Valoración indirecta de la integridad de la membrana celular mediante la redistribución de veinticuatro horas y reinyección de talio 201 para el diagnóstico de viabilidad miocárdica . Análisis de costo-beneficio y correlación con el vaso afectado
pp 371-376
DOI:
https://doi.org/10.7775/rac.v64i4.3688Palabras clave:
Talio 201, Viabilidad miocárdicaResumen
Introducción
La perfusión miocárdica con talio 201 ha demostrado ser de gran utilidad en la evaluación de pacientes con enfermedad coronaria, tanto en la búsqueda de territorios comprometidos, como para su evaluación pronóstica . Recientemente se ha desarrollado un nuevo campo para tratar de establecer la existencia de territorios con alteraciones de la función contráctil secundarias a coronariopatía, pero con capacidad de recuperarse cuando son revascularizados, abriendo el capítulo de "viabilidad miocárdica" . En este sentido, es relevante para la práctica clínica establecer cuál es la importancia relativa de la redistribución de 24 horas del talio 201 y la reinyección de talio 201 para evaluar la existencia de "viabilidad miocárdica" .
Objetivos
El objetivo de este estudio es evaluar la información agregada que aporta la reinyección de 1 mCi de talio 201 sobre la redistribución de 24 horas para el diagnóstico de segmentos miocárdicos viables, correlacionándolos con el vaso afectado durante el infarto agudo de miocardio .
Población
Se incluyeron 25 pacientes con antecedentes inequívocos de infarto previo . Sobre un total de 900 segmentos se analizaron aquellos que presentaron hipoperfusión en la redistribución de cuatro horas.
Método
A todos los pacientes se les realizó estudio de perfusión miocárdica con talio 201, adquiriéndose imágenes planares en el posesfuerzo, a las 4 y 24 horas y a los 15 minutos de la reinyección. Tres observadores independientes realizaron un puntaje de extensión (número de segmentos comprometidos) y un puntaje de severidad (intensidad de la hipoperfusión) . Se determinó además la cantidad de segmentos viables (mejoría de la perfusión en la redistribución de 24 horas o en la reinyección), correlacionándolos con el vaso afectado .
Resultados
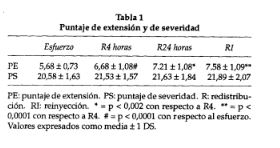
La coronariografía mostró : 15 obstrucciones significativas de la arteria descendente anterior, 14 de la coronaria derecha y 7 de la circunfleja. Para el puntaje de extensión hubo diferencias significativas para la redistribución de 24 horas (p < 0,002) y la reinyección (p < 0,0001) con respecto a la redistribución a las 4 horas . En tanto para los valores del puntaje de severidad no se encontraron diferencias estadísticamente significativas entre la redistribución a las 4 horas y a las 24 horas, ni la reinyección. De los 82 segmentos con hipoperfusión en las imágenes de esfuerzo, 25 (30,49%) mejoraron e n .la redistribución a las 4 horas, 30 (36,58%) en la redistribu- ción a las 24 horas y 47 (57,32%) en la reinyección. Los 35 segmentos (42,68%) que no mejoraron con la reinyección fueron informados como necróticos . Considerando la cantidad de segmentos viables para cada arteria, se encontró un 57,44% en el territorio de la descendente anterior, 58,06% para el territorio de la coronaria derecha y un 50% en el de la circunfleja.
Conclusiones
1. El puntaje de extensión sería de mayor utilidad que el de severidad en la cuantificación visual para el diagnóstico de viabilidad miocárdica . 2 . La redistribución a las 24 horas y la reinyección incrementaron en forma significativa el diagnóstico de segmentos viables . 3 . Desde el punto de vista "costo-beneficio", la utilización de 1 mCi de talio 201 para la reinyección sólo estaría indicada en aquellos estudios que deben realizarse el mismo día, o cuando la redistribución de 24 horas es negativa . En esta población seleccionada, en el área de infarto se observa un porcentaje alto de tejido viable con distribución similar para las tres arterias coronarias mayores.
Descargas
Publicado
Número
Sección
Licencia
Derechos de autor 2026 Revista Argentina de Cardiología

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-CompartirIgual 4.0.













