Nocturnal Hypertension: Analysis According to its Severity
INTRODUCCIÓN
La prevalencia global de enfermedad cardiovascular aterosclerótica continúa en aumento debido al incremento de factores de riesgo como obesidad, estilos de vida no saludables y el envejecimiento de la poblacion. (1,2) La hipertension arterial (HTA) es reconocida como uno de los factores de riesgo de mayor significación, y tiene una elevada prevalencia a nivel mundial; por lo tanto, es crucial realizar un correcto diagnóstico y tratamiento. (3)
La mayoría de las guías internacionales recomiendan el monitoreo ambulatorio de la presión arterial (MAPA), que se ha vuelto fundamental para el manejo de los pacientes con HTA, no solo para el diagnóstico inicial sino también para su seguimiento y control posterior. (4,5,6,7) La mayoría de los estudios han demostrado que el promedio de presión arterial durante las 24 horas es mejor predictor de eventos cardiovasculares que la toma de presión arterial en el consultorio. (8) En este contexto contamos con cada vez más evidencia que respalda la superioridad de la hipertensión arterial nocturna (HTAN) como predictor de eventos cardiovasculares en relación con la hipertensión diurna, por lo que el MAPA se ha vuelto imprescindible no sólo para su detección sino también para determinar la gravedad de la misma. (9,10) Poco sabemos sobre el valor de la magnitud de la elevación de la presión arterial durante el periodo nocturno y su relación con eventos cardiovasculares y, más aún, a partir de qué valor de presión arterial nocturna comienza a aumentar el riesgo de eventos cardiovasculares.
El objetivo de nuestro estudio fue conocer si la presencia de HTAN y sus niveles de gravedad se asocian con la incidencia de eventos adversos cardiovasculares durante el seguimiento.
MATERIAL Y MÉTODOS
Diseño del estudio
Se realizó un estudio de cohorte retrospectivo que incluyó pacientes que se realizaron presurometría de 24 horas para confirmación diagnóstica de HTA, o con fines pronósticos en sujetos hipertensos, en un hospital de la Ciudad Autónoma de Buenos Aires, Argentina, en el período comprendido entre marzo de 2017 y diciembre de 2022. Se consideró como criterio de valoración principal el combinado de eventos adversos cardiovasculares, los denominados mayores (MACE) que incluyen muerte cardiovascular, infarto no fatal, y accidente cerebrovascular no fatal; y la hospitalización o visita al departamento de emergencias por insuficiencia cardíaca (definida por criterios de Framingham). Se consideraron como criterios de valoración secundarios cada punto por separado además de la internación por urgencia/emergencia hipertensiva.
Población de estudio y definiciones
Se confeccionó una base de datos propia, donde se incluyeron pacientes mayores de 18 años a los que se realizó́ una presurometría en el servicio de Cardiología.
Las variables incluidas en el registro fueron : a) datos filiatorios, sexo, edad, peso en kg, índice de masa corporal (IMC) expresado en kg/m2 (formula de DuBois), antecedentes patológicos y factores de riesgo cardiovascular clásicos; b) datos de las presurometrías: fecha de realización del estudio, porcentaje de lecturas exitosas, promedios de 24 h, promedio diurno y nocturno, presión de pulso, patrón nocturno de comportamiento de la presión arterial (dipper, non dipper, dipper invertido, o híper dipper); c) datos de laboratorio: valor de creatinina previo a la realización del estudio, valor de clearence de creatinina por la fórmula de Cockroft-Gault, y valores en el seguimiento; d) datos del ecocardiograma: tamaño auricular, espesor septal, espesor de pared posterior, fracción de eyección ventricular izquierda (FEVI) por método de Simpson; e) tratamiento antihipertensivo con especificación de las drogas empleadas, uso de estatinas y aspirina.
Se excluyeron los pacientes con estudios técnicamente no satisfactorios, informes duplicados de presurometría (se incluyó el primer registro) y aquellos en los que no pudieron obtenerse datos de seguimiento. Se realizó seguimiento a través de la historia clínica electrónica de la institución.
Se definió HTAN según el criterio de la Asociación Americana del Corazón (AHA) tomando como referencia un valor de presión arterial mayor o igual a 120/70 mmHg durante el período pasivo/nocturno, y un valor mayor o igual a 135/85 mmHg en el período activo/diurno, ambos referidos en la planilla de seguimiento. (11) Clasificamos la HTAN en cuatro estratos de gravedad según la presion arterial sistolica nocturna: 83-119 mmHg (presión arterial normal), 120-139 mmHg, 140-159 mmHg y 160-220 mmHg.
Procedimientos
Se utilizaron presurómetros de marca MEDITECH® modelo ABPM 05, con método oscilométrico y con precisión de ± 3 mmHg/ 2 % del valor medido según especificaciones técnicas del fabricante. Los mismos fueron programados para tomar mediciones cada 15 minutos durante el periodo activo y cada 30 minutos durante el período pasivo, por intervalos de 24 horas. El software de análisis de recolección de datos y confección de informes fue el provisto por el fabricante. El seguimiento se realizó por un grupo de 4 de los investigadores mediante la consulta de la historia clínica electrónica institucional; en los casos en que los datos eran incompletos o ausentes se procedió al contacto y seguimiento mediante llamado telefónico y de preguntas cerradas, por un período máximo de 48 meses a partir de la presurometría índice.
Análisis estadístico
Los análisis estadísticos se realizaron con R Studio, versión 1.4.1106 (The R Foundation for Statistical Computing, Viena, Austria). Las variables continuas se expresan como media y desviación estándar (DE) o mediana y rango intercuartílico (RIC), según su tipo de distribución. Las variables cualitativas se expresan como frecuencias absolutas y relativas. Las variables cualitativas se compararon mediante la prueba de chi cuadrado o la prueba exacta de Fisher, mientras que las variables continuas con distribución paramétrica y no paramétrica se compararon mediante la prueba de t de Student y la prueba de la U de Mann Whitney, respectivamente. Se realizó imputación múltiple de la base de datos para el tratamiento de los datos faltantes, que se llevó́ a cabo a través del método de random forest ya que la mayoría de las variables a imputar eran categóricas. (12) Se realizaron análisis bi y multivariado para identificar factores asociados a eventos cardiovasculares. Se utilizaron modelos de regresión de Cox para la búsqueda de predictores de eventos en el seguimiento a largo plazo. Todas las variables que en el análisis bivariado presentaron un valor de p <0,20 o que se consideraron de importancia desde el punto de vista clínico en relación con la variable respuesta se incluyeron en el modelo multivariado. Los modelos anidados fueron comparados y elegidos según el criterio de información de Akaike, ANOVA e índice de concordancia. Se realizaron curvas de Kaplan Meier y prueba de log-rank test para las variables asociadas a eventos en el seguimiento. La asociación entre los predictores y la incidencia de eventos se expresó́ como Hazard Ratio con su intervalo de confianza del 95% (IC 95%). Todas las pruebas fueron a dos colas y la significación estadística se estableció́ en p <0,05.
RESULTADOS
Características basales de la población
Sobre un total de 1060 sujetos iniciales, 79 casos fueron excluidos del análisis (60 no cumplían con la definición de HTA y 19 no presentaban seguimiento). Permanecieron como población de estudio 981 pacientes. El 53 % eran de sexo masculino, y el promedio de edad fue 59,8 ± 14,2 años. Las características basales de la población estratificada según la presión arterial sistólica nocturna se presentan en la Tabla 1.
Tabla 1
Características basales de la población estratificada según la presiòn arterial sistólica nocturna
ACV: accidente cerebrovascular; ARA II: antagonistas de los receptores de angiotensina II; ClCr: clearence de creatinina; CV: cardiovascular; DE: desviación estándar; FA: fibrilación auricular; FEVI: fracción de eyección ventricular izquierda; HTA: hipertensión arterial; ICC: insuficiencia cardíaca; IECA: inhibidores de la enzima convertidora de angiotensina; IMC: índice de masa corporal; MACE: eventos adversos cardiovasculares mayores; PAD: presión arterial diastólica; PAS: presión arterial sistólica; PP: presión del pulso; RIC: rango intercuartílico; SAHOS: sindrome de apnea e hipopnea obstructiva del sueño; SCA: sindrome coronario agudo; SIV: septum interventricular;
El 63,6 % de los sujetos (n=624) presentaron HTAN. Este grupo presentaba mayor IMC, mayor prevalencia de sexo masculino, diabetes (DBT), y como era de esperar, mayor presión arterial diurna tanto sistólica como diastólica. En el análisis estratificado según la gravedad de la HTAN, encontramos un gradiente positivo con respecto a los factores de riesgo cardiovascular, es decir, a mayor grado de presión arterial nocturna, mayores IMC y prevalencia de DBT, sedentarismo y dislipidemia. Aquellos con valores más altos de presión arterial nocturna presentaban con mayor frecuencia antecedentes de fibrilación auricular, síndrome de apnea-hipoapnea obstructiva del sueño (SAHOS) y repercusión en el ecocardiograma. Los pacientes con HTAN presentaban menor uso de antihipertensivos (76 % vs. 86 %, p<0,001). En este grupo los antihipertensivos más usados fueron los inhibidores de la enzima convertidora de angiotensina y los antagonistas del receptor de angiotensina II.
Eventos por grupo
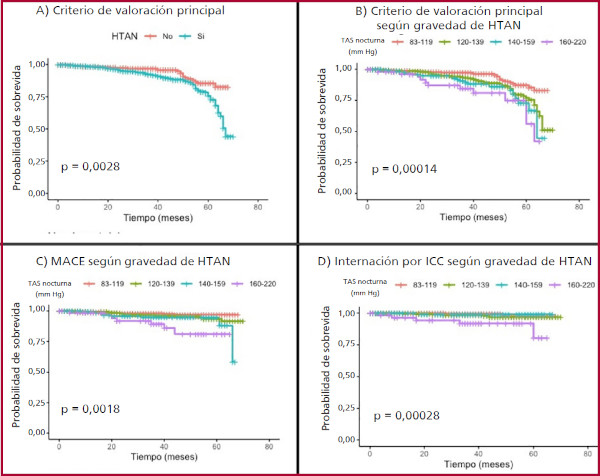
En una mediana de seguimiento de 40 (RIC 26-54) meses, el criterio de valoración principal se presentó en 130 sujetos correspondiente a un 13,2 % del total de la muestra, 105 (15,3 %) en el grupo con HTAN y 25 (8,3 %) en el grupo sin HTAN (p= 0,003). En el análisis estratificado según el grado de hipertensión arterial encontramos diferencias entre los grupos en la incidencia de: a) el criterio de valoración principal: desde 7,6 % entre 83-119 mmHg hasta 24,2 % entre 160-220 mmHg (p=0,001); b) MACE: desde 2,2 % entre 83-119 mmHg hasta 11,3 % entre 160-220 mmHg (p=0,007); c) internación por insuficiencia cardíaca: desde 1,1 % entre 83-119 mmHg hasta 8,1 % entre 160-220 mmHg (p=0,002), y d) internación por crisis hipertensiva: desde 2,5 % entre 83-119 mmHg hasta 4,8 % entre 160-220 mmHg, (p=0,007). En relación con la muerte cardiovascular, si bien la proporción fue mayor en el grupo con HTAN, no hubo diferencias estadísticamente significativas: desde 2,2 % entre 83-119 mmHg hasta 8,1 % entre 160-220 mm Hg (p=0,102). La probabilidad de sobrevida libre de eventos según la presencia de HTAN, y del criterio de valoración principal, MACE e internación por insuficiencia cardíaca según la gravedad de la HTAN se observa en la Figura 1.
Análisis multivariado: predictores independientes de eventos cardiovasculares
Excluimos del análisis multivariado las variables DBT, IMC, SAHOS y patrones de HTA por presentar en el análisis bivariado un valor de p >0,20 (Tabla 2). El resto de las variables fueron evaluadas en un análisis multivariado con el modelo de riesgos proporcionales de Cox. Se ajustaron 2 modelos de regresión y fueron comparados entre sí. El modelo numero 1 incluyo la variable grados de HTAN, edad, tabaquismo, hipertrofia ventricular izquierda e HTA diurna y el modelo número 2 las mismas variables a excepcion de la variable HTA diurna. Este ultimo modelo demostró el mejor ajuste (Tabla 3), incluyendo la gravedad de HTAN como un predictor independiente de eventos cardiovasculares, con HR (IC 95%) 1,30 (0,65 - 2,58), 2,25 (1,02 - 4,94) y 4,18 (1,60 -10,8) para los estratos 120-139, 140-159 y 160-220 mmHg. La variable HTAN se comporto como un predictor independiente de eventos cardiovasculares (HR 3,60 IC 95% 1,12-11,5 p=0,033). Las variables edad y presencia de hipertrofia ventricular izquierda en el ecocardiograma también se comportaron como predictores independientes, con HR (IC 95%) 1,04 (1,01-1,06) y 2,35 (1,32-4,20), respectivamente. Cuando se ajustó por la presencia de hipertensión arterial diurna, la gravedad de la HTAN se mantuvo como un predictor independiente de eventos, por lo cual debido al principio de parsimonia fue eliminada del modelo final. Todos los modelos ajustados cumplieron con los supuestos de riesgos proporcionales.
Tabla 2
Predictores de eventos cardiovasculares. Análisis bivariado.
Tabla 3
Predictores de eventos cardiovasculares. Análisis multivariado
DISCUSIÓN
El principal hallazgo en nuestro estudio es la elevada prevalencia de HTAN y su asociación con desenlaces cardiovasculares en el seguimiento a largo plazo. Pudimos observar que este riesgo comienza ya a partir del primer estrato de gravedad (120-139 mmHg) y que aumenta exponencialmente a través de cada estrato, siendo el de mayor riesgo el estrato de mayor gravedad (160-220 mmHg). El grado de HTAN se comportó como un predictor independiente de desenlaces cardiovasculares adversos, incluso en presencia de la variable HTA diurna. Las variables edad e hipertrofia de ventrículo izquierdo en el ecocardiograma se comportaron también como factores asociados a mala evolución.
La HTA es el principal factor de riesgo modificable, y es posible que la prevalencia del fenotipo de HTAN esté subestimada debido a que su diagnóstico depende de la solicitud de una presurometría de 24 h. (13) En nuestra cohorte dicha prevalencia fue del 69 % y pudimos observar que dichos pacientes presentaban mayor número de comorbilidades cardiovasculares y menor tratamiento antihipertensivo. En su trabajo, también realizado en Argentina, Salazar y cols. (14) encontraron una prevalencia de HTAN del 61 %. Los individuos con HTAN tenían más antecedentes de enfermedad cardiovascular previa (4,2 % vs. 1,5 %, p= 0,007). Dichos autores no encontraron diferencias en cuanto a los factores de riesgo cardiovascular clásicos ni tampoco en relación con el tratamiento antihipertensivo. En otro estudio realizado por Yao Du y cols. (15) el patron dipper inverso o riser se asocio a mayor numero de comorbilidades, entre ellas disfuncion renal, sobrepreso y diabetes. Sumado a esto, pudieron determinar que aquellos pacientes con HTAN presentaban un riesgo 77 % mayor (HR 1,77, IC 95% 1,25-2,50) en relacion a aquellos sin dicha condición.
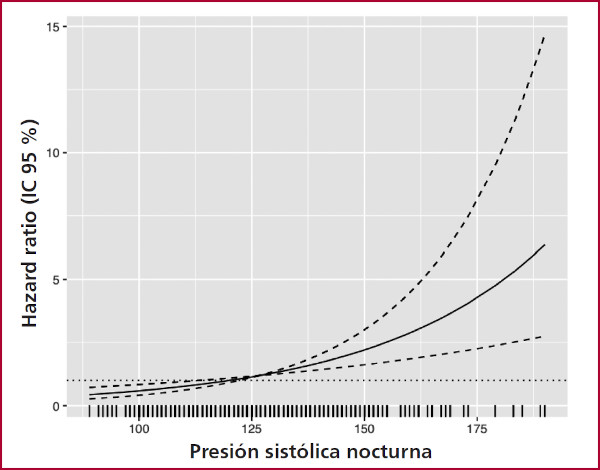
Muy pocos estudios previos estudiaron la HTAN según su gravedad. (16) Nosotros pudimos comprobar que a medida que aumenta el nivel de presión arterial nocturna aumenta el riesgo de eventos cardiovasculares. Sumado a esto, pudimos determinar que ese riesgo comienza a aumentar muy precozmente y cercano al valor de referencia por el cual se define hipertensión arterial nocturna (127 mmHg) (Figura 2). Esto es importante, ya que no solo determina una meta a alcanzar mediante el tratamiento antihipertensivo, sino que refuerza la noción de que las mediciones nocturnas de presión arterial conllevan información pronóstica valiosa.
Fig. 2
Asociación continua del valor de presión arterial sistóli ca nocturna y riesgo de eventos cardiovasculares. Línea sólida representa el Hazard Ratio. Líneas con guiones represen tan los intervalos de confianza 95 %. Podemos observar que el riesgo comienza a aumentar a partir de los 127 mmHg.
La HTA es una comorbilidad importante y muy frecuente en el paciente con antecedentes de insuficiencia cardiaca, especialmente en aquellos con fracción de eyección ventricular izquierda preservada. Por estudios previos sabemos que más del 50 % de los pacientes con insuficiencia cardiaca sufren de HTA. (17,18) En su estudio, Huang y cols., en una cohorte de pacientes con diagnóstico previo de insuficiencia cardiaca con fracción de eyección preservada demostraron prevalencia de hipertensión arterial en el 77 % de los pacientes, de los cuales el 40 % presentaba HTAN. (19) Dichos autores verificaron que la presencia de HTAN se asocia independientemente con reinternación por insuficiencia cardiaca en el seguimiento a largo plazo. En otro interesante estudio llevado a cabo por Kidawara y cols., (20) en pacientes con diabetes y sin insuficiencia cardiaca previa, la presencia de HTAN se comportó como un predictor independiente de la progresion de disfuncion diastolica del ventriculo izquierdo. En nuestra cohorte, como parte de un análisis exploratorio pudimos observar una tendencia a mayor internación por insuficiencia cardiaca en relación con la presencia de HTAN, y que este riesgo está relacionado con la gravedad de la misma.
Nuestro estudio posee algunas limitaciones: la primera y más importante, el diseño retrospectivo, el cual implica sesgos. Si bien se realizó analisis multivariado por regresion no podemos descartar por completo que haya variables que hayan podido alterar nuestros resultados. En segundo lugar, se trata de un estudio unicéntrico; sin embargo, se trato de una poblacion heterogénea y de características similares a estudios previos. En tercer lugar, como se trata de una poblacion relativamente sana, creeemos que un tamaño de muestra mayor acompañado de un seguimiento más prolongado permitiría determinar con mayor certeza el impacto de la HTAN en relacion a eventos cardiovasculares.
En conclusión, en esta cohorte de pacientes con HTA el fenotipo de HTAN y su gravedad se asociaron a desenlaces cardiovasculares adversos en el seguimiento a largo plazo.
Declaración de conflicto de intereses
Los autores declaran que no tienen conflicto de intereses. (Véanse formularios de conflicto de intereses de los autores en la Web).
BIBLIOGRAFÍA
2. Goldsborough E 3rd, Osuji N, Blaha MJ. Assessment of Cardiovascular Disease Risk: A 2022 Update. Endocrinol Metab Clin North Am. 2022 ;51:483-509. doi: 10.1016/j.ecl.2022.02.005
3. Fuchs FD, Whelton PK. High blood pressure and cardiovascular disease. Hypertenion. 2020;75:285-92. . https://doi.org/10.1161/HYPERTENSIONAHA.119.14240
4. Leung AA, Nerenberg K, Daskalopoulou SS, McBrien K, Zarnke KB, Dasgupta K, et al; CHEP Guidelines Task Force. Hypertension Canada's 2016 Canadian Hypertension Education Program guidelines for blood pressure measurement, diagnosis, assessment of risk, prevention, and treatment of hypertension. Can J Cardiol 2016;32:569-88. https://doi.org/10.1016/j.cjca.2016.02.066
5. Whelton PK, Carey RM, Aronow WS, Casey DE Jr, Collins KJ, Dennison Himmelfarb C, et al. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/ NMA/PCNA guideline for prevention, detection, evaluation, and management of high blood pressure in adults: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. J Am Coll Cardiol 2018;71(19):e127-e248. https://doi.org/10.1016/j.jacc.2017.11.006
7. Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, et al; ESC Scientific Document Group. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J 2018;39:3021-104. https://doi.org/10.1093/eurheartj/ehy339
8. Dolan E, Stanton A, Thijs L, Hinedi K, Atkins N, McClory S, et al. Superiority of ambula- tory over clinic blood pressure measurement in predicting mortality: the Dublin outcome study. Hypertension 2005;46:156-61. https://doi.org/10.1161/01.HYP.0000170138.56903.7a
9. Sega R, Facchetti R, Bombelli M, Cesana G, Corrao G, Grassi G, et al. Prognostic value of ambulatory and home blood pressures compared with office blood pressure in the general population: follow- up results from the Pressioni Arteriose Monitorate e Loro Associazioni (PAMELA) study. Circulation 2005;111:1777-83. https://doi.org/10.1161/01.CIR.0000160923.04524.5B
10. Hansen TW, Jeppesen J, Rasmussen S, Ibsen H, Torp-Pedersen C. Ambulatory blood pressure and mortality: a population- based study. Hypertension 2005;45:499-504. https://doi.org/10.1161/01.HYP.0000160402.39597.3b
11. Unger T, Borghi C, Charchar F, Khan NA, Poulter NR, Prabhakaran D, et al. 2020 International Society of Hypertension Global Hypertension Practice Guidelines. Hypertension 2020 ;75:1334-57. https://doi.org/10.1161/HYPERTENSIONAHA.120.15026
12. Tang F, Ishwaran H. Random Forest Missing Data Algorithms. Stat Anal Data Min 2017;10:363-77. https://doi.org/10.1002/sam.11348
13. Kreutz R, Brunström M, Burnier M, Grassi G, Januszewicz A, Muiesan ML. et añ. European Society of Hypertension clinical practice guidelines for the management of arterial hypertension. Eur Intern Med 2024;126:1-15. https://doi.org/10.1016/j.ejim.2024.05.033
14. Salazar MR, Espeche WG, Balbin E, Leiva Sisnieguez CE, Minetto J, Leiva Sisnieguez BC, et al. Prevalence of isolated nocturnal hypertension according to 2018 European Society of Cardiology and European Society of Hypertension office blood pressure categories. J Hypertens 2020;38:434-40. https://doi.org/10.1097/HJH.0000000000002278
15. Du Y, Zhu B, Liu Y, Zhou W, Du Z, Yang W, et al. Association between nocturnal blood pressure phenotype and adverse cardiovascular prognosis in patients with coronary heart disease and hypertension. J Clin Hypertens 2024;26:405-15. https://doi.org/10.1111/jch.14790
16. Yang W, Y, Melgarejo JD, Thijs L, Zhang ZY, Boggia J, Wei FF, et al. Association of Office and Ambulatory Blood Pressure With Mortality and Cardiovascular Outcomes. JAMA 2019:332:409-20. https://doi.org/10.1001/jama.2019.9811
17. Bhatia RS, Tu JV, Lee DS, Austin PC, Fang J, Haouzi A, et al. Outcome of heart failure with preserved ejection fraction in a population-based study. N Engl J Med 2006;355:260-9. https://doi.org/10.1056/NEJMoa051530
18. Yancy CW, Lopatin M, Stevenson LW, De Marco T, Fonarow GC; ADHERE Scientific Advisory Committee and Investigators. Clinical presentation, management, and in-hospital outcomes of pati- ents admitted with acute decompensated heart failure with preserved systolic function: a report from the Acute Decompensated Heart Failure National Registry (ADHERE) Database. J Am Coll Cardiol 2006;47:76-84.
19. Huang G, Liu XH, Zhang Y, Zhu YX, He Y, Wang TB, et al. Nocturnal hypertension and riser pattern are associated with heart failure rehospitalization in patients with heart failure with preserved ejection fraction. J Geriatr Cardiol 2023;20:448-58. https://doi.org/10.26599/1671-5411.2023.06.003
20. Kidawara Y, Kadoya M, Igeta M, Morimoto A, Miyoshi A, Kakutani-Hatayama M,et al. Nocturnal Hypertension and Left Ventricular Diastolic Dysfunction in Patients With Diabetes With the Absence of Heart Failure: Prospective Cohort HSCAA Study Hypertension. 2024;81:172-82. https://doi.org/10.1161/HYPERTENSIONAHA.123.21304