Carlos Tajer 1 MTSAC, Karen Grecco 1, Norberto Fiorini 1, Maximiliano De Abreu 1 MTSAC, Javier Mariani 1 MTSAC
1 Hospital El Cruce
Dirección para correspondencia: Carlos Tajer. E-mail: ctajer@gmail.com
Rev Argent Cardiol 2024;92:154-158. http://dx.doi.org/10.7775/rac.es.v92.i2.20749
Recibido: 11/12/2023Aceptado: 04/01/2024
En el Congreso 2023 de la Sociedad Europea de Cardiología, se presentó el estudio MULTISTARS AMI, publicado en forma simultánea en New England Journal of Medicine, (1) que evaluó con un diseño abierto y aleatorizado una estrategia de angioplastia coronaria multivaso de forma inmediata en comparación con una estrategia de angioplastia coronaria multivaso por etapas. Todos los pacientes cursaban un infarto con elevación del segmento ST (IAMCEST) y tenían enfermedad de múltiples vasos. La estrategia por etapas consistía en efectuar angioplastia de la lesión culpable en el procedimiento índice, y completar la angioplastia del resto de las lesiones entre 19 y 45 días después. Estudios previos de grandes dimensiones documentaron la utilidad de la revascularización completa en este contexto efectuada por etapas, (2,3) con reducción de la incidencia de infarto o muerte en la evolución alejada, y el estudio se diseñó para responder si la revascularización en forma inmediata resultaba en una alternativa no inferior o eventualmente superior.
Los autores concluyeron que en los pacientes hemodinámicamente estables con IAMCEST y enfermedad de múltiples vasos, la angioplastia coronaria a multivaso inmediata fue no inferior a la propuesta por etapas con respecto al punto final primario, es decir, el riesgo de una combinación de muerte por cualquier causa, infarto de miocardio no fatal, accidente cerebrovascular, revascularización por isquemia no planificada u hospitalización por insuficiencia cardíaca a 1 año.
Llamativamente, como se expresa en forma clara en la Figura 1, la reducción del evento principal combinado en el grupo inmediato fue a la mitad, con significación estadística tanto para no inferioridad como para superioridad.
¿Por qué no concluyeron que la angioplastia inmediata es superior a la estrategia por etapas y solo afirmaron no inferioridad?
Es una pregunta intrigante, dado que los resultados aparentan ser muy sólidos respecto de la ventaja de la angioplastia inmediata, y ningún investigador dejaría de afirmar superioridad salvo que existiera algún obstáculo o crítica, en este caso no explícita. En el diseño del protocolo estaba establecido que si el análisis del punto final principal a través del log Rank test era significativo para no inferioridad continuarían con un análisis similar de superioridad, (4) aspecto metodológico de uso habitual (Figura 1).
En la Tabla 1 se resumen los eventos
Creemos que una posible explicación de la decisión de los autores (o de los revisores) puede encontrarse en dos debilidades esenciales del diseño del ensayo, que no permite una respuesta sólida a la pregunta de investigación enunciada.
Estudio de no inferioridad sui generis
El estudio COMPLETE, (2) que demostró la ventaja de efectuar angioplastia a todos los vasos en lugar de restringirse al vaso culpable durante la fase aguda del infarto con elevación del segmento ST, tomó como eventos comparativos a largo plazo la evolución a muerte o infarto de miocardio en 4000 pacientes. El diseño lógico de un ensayo de no inferioridad es comparar un nuevo procedimiento o estrategia contra los validados en los estudios originales, para demostrar que no se pierde la ventaja adquirida en esos estudios, lo que hubiera requerido un ensayo de por lo menos las mismas dimensiones y mantener el punto final combinado de muerte/infarto. (5) El diseño de MULTISTARS AMI no tomó como eventos los demostrados en el estudio COMPLETE, sino que conformó un evento combinado incluyendo infarto, muerte, pero también necesidad de revascularización, accidente cerebrovascular, e internación por insuficiencia cardíaca, con la debilidad de que ese punto final combinado fue incluso modificado durante el curso del ensayo por las dificultades para incluir pacientes. Se trata entonces de un estudio de no inferioridad entre dos estrategias sobre eventos no evaluados previamente, un diseño sui generis, sobre solo 840 pacientes. Demostrar que la estrategia inmediata fue no inferior o superior a la de etapas sobre un punto final diseñado para este ensayo, no permite asumir si se mantuvo o no el beneficio sobre la mortalidad e infarto en el seguimiento, que es lo que había confirmado COMPLETE. Expresado en otros términos, este ensayo demuestra que la estrategia inmediata es no inferior e incluso superior a la planificada por etapas respecto a los eventos evaluados, pero ello no se proyecta a los eventos alejados del estudio original, dado el reducido número de casos, la baja tasa de eventos y el corto seguimiento.
Fig. 1. Evolución de la incidencia acumulada del punto final combinado del estudio MULTISTARS AMI. Se observa que la gran diferencia entre los dos grupos ya está presente antes de los 50 días con poca modificación posterior.
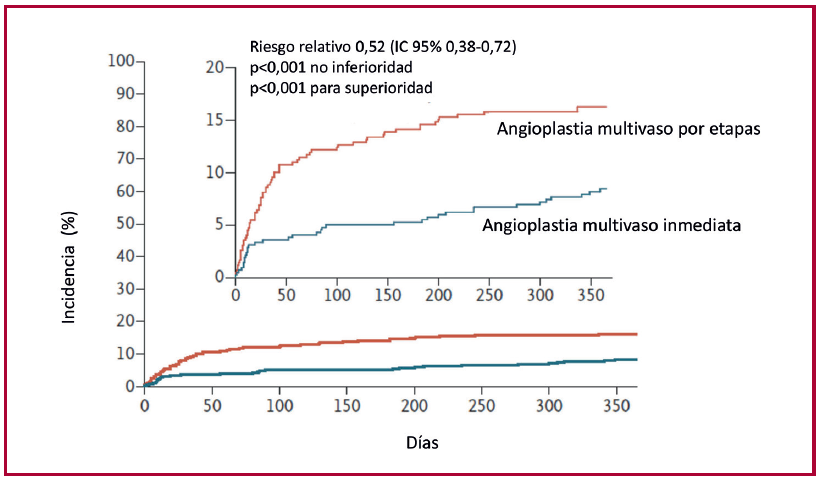
Modificado de Stähli BE et al. N Engl J Med. 2023: 389:1368-1379.
Tabla 1.

¿Qué es un evento relevante en un ensayo clínico?
El estudio COMPLETE consideró dos puntos finales combinados coprimarios. El primer punto final combinado consideró eventos a la asociación de muerte o infarto durante el seguimiento alejado. El segundo punto final combinado consideró la asociación de muerte, infarto o necesidad de revascularización alejada. (Figura 2)
En el estudio MULTISTARS AMI las curvas son muy diferentes: toda la ventaja se obtiene en las primeras semanas, y luego las curvas evolucionan paralelas, lo que tiene una explicación sencilla.
La mortalidad de este ensayo fue muy baja, y también lo fue la incidencia de infarto espontáneo inicial y durante la evolución, en ambos casos sin diferencias entre ambas estrategias. Los infartos de miocardio no mortales excluyendo los periprocedimiento ocurrieron en 5 pacientes (1,2%) en el grupo inmediato y en 8 pacientes (1,9%) en el grupo por etapas (hazard ratio 0,62; IC 95% 0,20-1,89).
Toda la diferencia de eventos se basó en la tasa de infartos periprocedimiento y la indicación de revascularización.
Fig. 2. Incidencia acumulada de eventos en el estudio COMPLETE
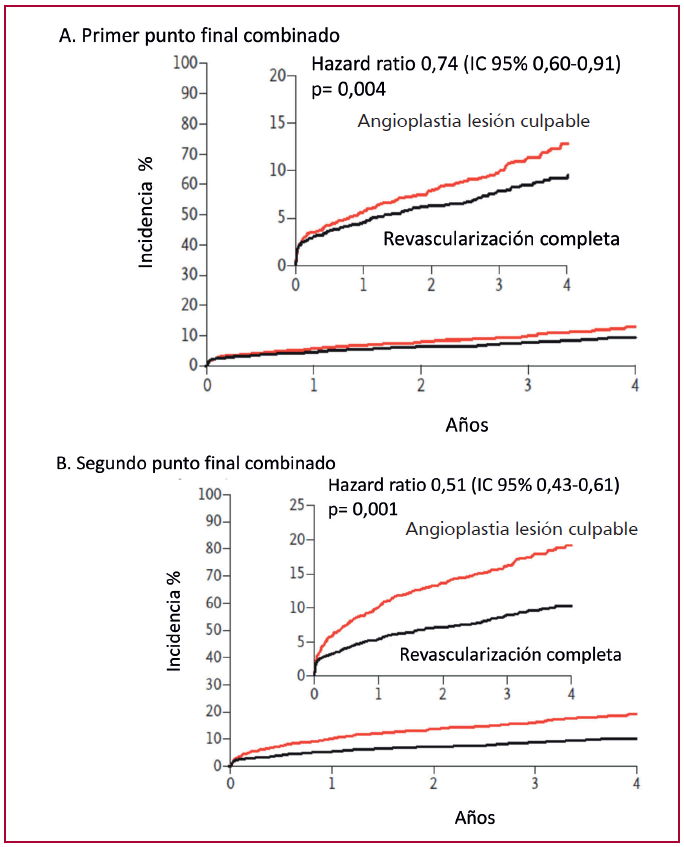
2A. Primer punto final coprimario combinado muerte cardiovascular o infarto. Se observa que la divergencia entre
las curvas es muy lenta en términos de infarto/muerte, muy escasa incidencia en los primeros meses y creciente en
la evolución.
2B. Segundo punto final coprimario combinado muerte cardiovascular, infarto o necesidad de revascularización
alejada. Las curvas evolutivas muestran una separación que comienza en forma temprana y se incrementa en la
evolución marcadamente.
Modificado de Mehta SR et al. N Engl J Med 2019; 381: 1411-21.
Infartos periprocedimiento
No sabemos qué determinó las intervenciones no planificadas, “guiadas por isquemia”
Dado que se trata de un estudio abierto, hubiera sido de gran interés una descripción detallada de los motivos que llevaron a la decisión de una intervención no planificada guiada por isquemia. Podemos adelantar dos: recurrencia de angina o hallazgos de isquemia en las pruebas de esfuerzo. La tasa de revascularización fue de 17 (4,1%) en el grupo inmediato en comparación con 39 (9,3%) por etapas. Lamentablemente el trabajo no aporta ninguna información al respecto, ni en la población original ni en el apéndice. Si la indicación hubiera sido por recurrencia anginosa en reposo, podríamos considerarla un evento, pero si la mayoría hubiera sido indicada por hallazgos de isquemia inducida eso no implica un evento sino simplemente una consecuencia lógica e inevitable de postergar el procedimiento, sin ninguna implicancia de riesgo. Hallazgos similares sobre esta decisión fueron reportados por otro ensayo de no inferioridad con el mismo diseño. (12)
En resumen
El estudio original COMPLETE, que demostró beneficio con la revascularización completa en comparación con restringirse a solo el vaso culpable en el contexto del infarto con elevación del segmento ST, efectuó los procedimientos en forma diferida en dos momentos, al día siguiente del inicial y luego de varias semanas, con un beneficio similar para ambos tiempos sobre la evolución alejada de eventos graves, como el infarto espontáneo o la muerte. Este estudio, MULTISTARS AMI, no aporta información sobre si efectuar el procedimiento el primer día sea no inferior o superior a por etapas respecto a eventos relevantes como infarto espontáneo, muerte, o internaciones por insuficiencia cardíaca, por lo restringido del tamaño de la muestra, la baja tasa de eventos comparables con los estudios previos, por la diferente composición del punto final combinado y el corto seguimiento. Solo demuestra que el procedimiento inmediato tendrá menos diagnóstico de infartos periprocedimiento y menos decisión de revascularización inducida por isquemia, que como hemos comentado, no son eventos relevantes que guíen la conducta clínica. Dadas estas debilidades, creemos que los autores (o revisores) se cuidaron de afirmar que la estrategia inmediata debería ser el estándar en el infarto agudo de miocardio, y prefirieron una ecléctica “no inferioridad” cuando, ante sus eventos, fue claramente superior. Es decir, un estudio con un aporte muy limitado a la decisión clínica.
Declaración de conflicto de intereses
Los autores declaran que no tienen conflicto de intereses.
(Véanse formularios de conflicto de intereses de los autores en la Web).
Financiamiento
No se recibió financiamiento para la realización del presente trabajo.
https://creativecommons.org/licenses/by-nc-sa/4.0/

©Revista Argentina de Cardiología
BIBLIOGRAFÍA
- Stähli BE, Varbella F, Linke A, Schwarz B, Felix SB, Seiffert M, et al; MULTISTARS AMI Investigators. Timing of Complete Revascularization with Multivessel PCI for Myocardial Infarction. N Engl J Med. 2023;389:1368-79. https://doi.org/10.1056/NEJMoa2307823
- Mehta SR, Wood DA, Storey RF, Mehran R, Bainey KR, Nguyen H, et al; COMPLETE Trial Steering Committee and Investigators. Complete Revascularization with Multivessel PCI for Myocardial Infarction. N Engl J Med. 2019;381:1411-21. https://doi.org/10.1056/ NEJMoa1907775
- Mehta SR, Wang J, Wood DA, Spertus JA, Cohen DJ, Mehran R, et al; COMPLETE Trial Investigators. Complete Revascularization vs Culprit Lesion-Only Percutaneous Coronary Intervention for Angina-Related Quality of Life in Patients With ST-Segment Elevation Myocardial Infarction: Results From the COMPLETE Randomized Clinical Trial. JAMA Cardiol. 2022;7:1091-9. https://doi.org/10.1001/ jamacardio.2022.3032
- Tsong Y, Zhang JJ. Testing superiority and non-inferiority hypotheses in active controlled clinical trials. Biom J. 2005;47:62-74; discussion 99-107. https://doi.org/10.1002/bimj.200410089
- Piaggio G, Elbourne DR, Pocock SJ, Evans SJ, Altman DG; CONSORT Group. Reporting of noninferiority and equivalence randomized trials: extension of the CONSORT 2010 statement. JAMA. 2012;308:2594-604. https://doi.org/10.1001/jama.2012.87802
- Thygesen K, Alpert JS, Jaffe AS, Chaitman BR, Bax JJ, Morrow DA, et al; Executive Group on behalf of the Joint European Society of Cardiology (ESC)/American College of Cardiology (ACC)/ American Heart Association (AHA)/World Heart Federation (WHF) Task Force for the Universal Definition of Myocardial Infarction. Fourth Universal Definition of Myocardial Infarction (2018). J Am Coll Cardiol. 2018;72:2231-64. https://doi.org/10.1016/j. jacc.2018.08.1038
- Stone GW. Periprocedural Myocardial Infarction: The "SCAI" Is the Limit. JACC Cardiovasc Interv. 2016;9:2229-31. https://doi. org/10.1016/j.jcin.2016.09.015
- Damman P, Wallentin L, Fox KA, Windhausen F, Hirsch A, Clayton T, et al. Long-term cardiovascular mortality after procedure-related or spontaneous myocardial infarction in patients with non-ST-segment elevation acute coronary syndrome: a collaborative analysis of individual patient data from the FRISC II, ICTUS, and RITA-3 trials (FIR). Circulation. 2012;125:568-76. https://doi.org/10.1161/ CIRCULATIONAHA.111.061663
- Mahaffey KW, Roe MT, Dyke CK, Newby LK, Kleiman NS, Connolly P, et al. Misreporting of myocardial infarction end points: results of adjudication by a central clinical events committee in the PARAGON-B trial. Second Platelet IIb/IIIa Antagonist for the Reduction of Acute Coronary Syndrome Events in a Global Organization Network Trial. Am Heart J. 2002;143:242-8. https://doi.org/10.1067/mhj.2002.120145
- Olivier CB, Bhatt DL, Leonardi S, Stone GW, Gibson CM, Steg PG, et al; CHAMPION PHOENIX Investigators *. Central Adjudication Identified Additional and Prognostically Important Myocardial Infarctions in Patients Undergoing Percutaneous Coronary Intervention. Circ Cardiovasc Interv. 2019;12:e007342. https://doi.org/10.1161/ CIRCINTERVENTIONS.118.007342
- Fox KA, Poole-Wilson PA, Henderson RA, Clayton TC, Chamberlain DA, Shaw TR, et al; Randomized Intervention Trial of unstable Angina Investigators. Interventional versus conservative treatment for patients with unstable angina or non-ST-elevation myocardial infarction: the British Heart Foundation RITA 3 randomised trial. Randomized Intervention Trial of unstable Angina. Lancet. 2002;360:743-51. https://doi.org/10.1016/s0140-6736(02)09894-x
- Diletti R, den Dekker WK, Bennett J, Schotborgh CE, van der Schaaf R, Sabaté M, et al; BIOVASC Investigators. Immediate versus staged complete revascularisation in patients presenting with acute coronary syndrome and multivessel coronary disease (BIOVASC): a prospective, open-label, non-inferiority, randomised trial. Lancet. 2023;401:1172-82. https://doi.org/10.1016/S0140- 6736(23)00351-3