INTRODUCCIÓN
El reemplazo valvular aórtico por vía transcatéter (TAVR) es el tratamiento de elección en pacientes con estenosis aórtica mayores de 75 años, aquellos con riesgo quirúrgico alto y pacientes no candidatos a cirugía. En los últimos años su indicación se está ampliando progresivamente, incluyendo pacientes con riesgo intermedio o bajo, lo que ha llevado a un crecimiento exponencial del número de TAVR a nivel mundial. (1-3)
La endocarditis infecciosa (EI) constituye una complicación infrecuente, pero de gran relevancia clínica tras el TAVR, caracterizada por un perfil clínico y microbiológico distintivo y una evolución generalmente desfavorable. (4) A pesar de su baja prevalencia, se espera que el número de pacientes en riesgo de desarrollar esta complicación se incremente de forma considerable en los próximos años, dado que el número de procedimientos continúa en aumento y se está extendiendo a pacientes más jóvenes con una mayor esperanza de vida. (4,5).
Por lo tanto, la EI post-TAVR podría representar un desafío clínico cada vez más frecuente y relevante, lo que hace imprescindible un conocimiento profundo de esta patología y sus potenciales complicaciones, con el fin de intentar mejorar los resultados clínicos de esta población. Hasta el momento, se dispone de escasa información regional sobre su prevalencia, características y evolución clínica durante el seguimiento.
MATERIAL Y MÉTODOS
Se trata de un estudio unicéntrico, observacional y de cohorte retrospectiva. Se incluyeron pacientes adultos (mayores de 18 años) portadores de una prótesis valvular aórtica implantada mediante TAVR, debido a estenosis aórtica grave sintomática, durante el periodo comprendido entre marzo de 2015 y mayo de 2025.
El objetivo del estudio fue describir la prevalencia, características y evolución clínica intrahospitalaria de la EI en pacientes sometidos a un TAVR.
Se analizaron las características clínicas, microbiológicas e imagenológicas al momento del diagnóstico, el tratamiento recibido y la evolución clínica intrahospitalaria. El diagnóstico de EI se definió según los criterios de Duke modificados, (6) y se la clasificó según el momento del diagnóstico post TAVR como "precoz" (dentro del primer año del procedimiento), o "tardía" (posterior al primer año del procedimiento). Además, se evaluaron los criterios de indicación quirúrgica para EI de acuerdo con las últimas guías de práctica clínica de la Sociedad Europea de Cardiología. (6) Finalmente, se registró la mortalidad intrahospitalaria del total de la cohorte. Todos los datos fueron recolectados a partir de la historia clínica electrónica institucional.
Las variables categóricas se expresaron como frecuencia absoluta y relativa. Las variables continuas se expresaron con su mediana y sus correspondientes rangos intercuartílicos [RIC]. Para el análisis de datos se utilizó SPSS, versión 24.0 (SPSS; Chicago, il, USA).
RESULTADOS
Se incluyeron 521 pacientes sometidos a un TAVR. La mediana de edad fue de 84 años (rango intercuartílico, RIC 79-87), con un 65% de sexo femenino. El 67% presentaba hipertensión arterial, el 16% diabetes mellitus y el 14% dislipidemia. La mayoría recibió una prótesis de TAVR autoexpandible (77%), siendo el acceso vascular femoral el más frecuente (72%), realizado predominantemente mediante un abordaje quirúrgico (69%). La mediana de seguimiento post-TAVR para evaluar la prevalencia de EI fue de 620 días (RIC 142-1288).
La incidencia de EI en nuestra cohorte fue del 2,3 % (n=12). Dentro de este subgrupo, nueve pacientes (75%) fueron catalogados como EI definida y 3 (25%) como EI probable, de acuerdo con los criterios de Duke modificados. La mediana de edad del subgrupo con EI fue de 83 años (RIC 78-86) y el 75% (n=9) eran hombres. En cuanto a las comorbilidades cardiovasculares concomitantes, todos eran hipertensos, dos tercios eran dislipémicos y solo un paciente era diabético. (Tabla 1).
Con respecto al TAVR, el acceso femoral fue utilizado en el 92% de los casos, mediante abordaje quirúrgico en el 83%; y, a diferencia de la cohorte global, predominó el uso de prótesis balón-expandibles (67%) (Tabla 1).
Del total de pacientes con diagnóstico de EI, cinco (42%) desarrollaron EI precoz y siete (58%) EI tardía (Tabla 1). La mediana de tiempo desde el TAVR al diagnóstico de EI precoz fue de 87 días (RIC 66-114); y en los casos de EI tardías fue de 1142 días (RIC 722-1450) En once pacientes (92%) se obtuvieron hemocultivos positivos, siendo el Enterococcus faecalis el microorganismo más frecuente, tanto en los casos de EI precoces (n=2) como en las tardías (n=3) . El resto de los gérmenes correspondió a Staphylococcus epidermidis (n=3), y haemolyticus, sanguinis y viridans con un caso cada uno.
Respecto de la presentación clínica, el síntoma más frecuente fue la fiebre (67%). El 75% (n=9) presentó vegetaciones en el ecocardiograma transesofágico, el 33% (n=4) fenómenos embólicos sistémicos y sólo un paciente tuvo disfunción protésica.
Cuatro pacientes tuvieron indicación quirúrgica: dos por shock cardiogénico refractario a medidas estándar, uno por presentar vegetación de gran tamaño (mayor a 10 mm) y uno por presentar hemocultivos persistentemente positivos pese al tratamiento antibiótico dirigido por antibiograma. Sin embargo, solo uno fue finalmente intervenido quirúrgicamente, con buena evolución. La mortalidad intrahospitalaria fue del 16% (n=2), ambos casos en pacientes con indicación quirúrgica no realizada por fragilidad. Todos los pacientes que sobrevivieron recibieron tratamiento antibiótico dirigido según antibiograma durante 6 semanas y un 33% (n=4) recibió posteriormente tratamiento antibiótico supresivo.
Tabla 1
Características clínicas, ecocardiográficas, presentación clínica y evolución de pacientes con EI post TAVR
| Variables | n = 12 |
|---|---|
| Características clínicas | |
| Edad, años | 83 (78-86) |
| Sexo, masculino | 9 (75 %) |
| Índice de masa corporal | 30 (25-33) |
| Diabetes mellitus | 1 (8 %) |
| Insuficiencia renal crónica | 5 (42 %) |
| Cirugía de revascularización previa | 2 (17 %) |
| Características ecocardiográficas | |
| Vegetación >10 mm | 3 (25 %) |
| Disfunción protésica | 1 (8 %) |
| Compromiso anular | 1 (8 %) |
| FEVI > 55 % | 11 (92 %) |
| Presentación clínica y laboratorio de ingreso | |
| Hemocultivos positivos | 11 (92 %) |
| Leucocitos/mm³ al ingreso | 8990 (6827-12 900) |
| Plaquetas/mm³ al ingreso | 153 850 (87 125-203 600) |
| Proteína C reactiva | 64 (30-84) |
| Evolución intrahospitalaria | |
| Embolia | 4 (33 %) |
| Parámetros de shock | 2 (17 %) |
| Requerimiento de ARM | 2 (17 %) |
| Reintervención quirúrgica | 1 (8 %) |
| Mortalidad intrahospitalaria | 2 (16 %) |
ARM: asistencia respiratoria mecánica; EI: endocarditis infecciosa; FEVI: fracción de eyección ventricular izquierda; RIC: rango intercuartílico; TAVR: reemplazo valvular aórtico transcatéter Las variables cualitativas se presentan como n (%) y las cuantitativas como mediana (rango intercuartílico)
DISCUSIÓN
Los principales hallazgos de este estudio unicéntrico fueron: 1) la incidencia de EI post-TAVR en nuestra cohorte fue del 2,3 %; 2) el Enterococcus faecalis fue el microorganismo aislado con mayor frecuencia; 3) el tratamiento antibiótico dirigido fue la estrategia terapéutica predominante, solo uno de los cuatro pacientes con indicación quirúrgica fue finalmente intervenido; y, 4) la mortalidad intrahospitalaria fue del 16 % (Figura 1).
Fig. 1
Resumen gráfico de los principales hallazgos de nuestro estudio unicéntrico
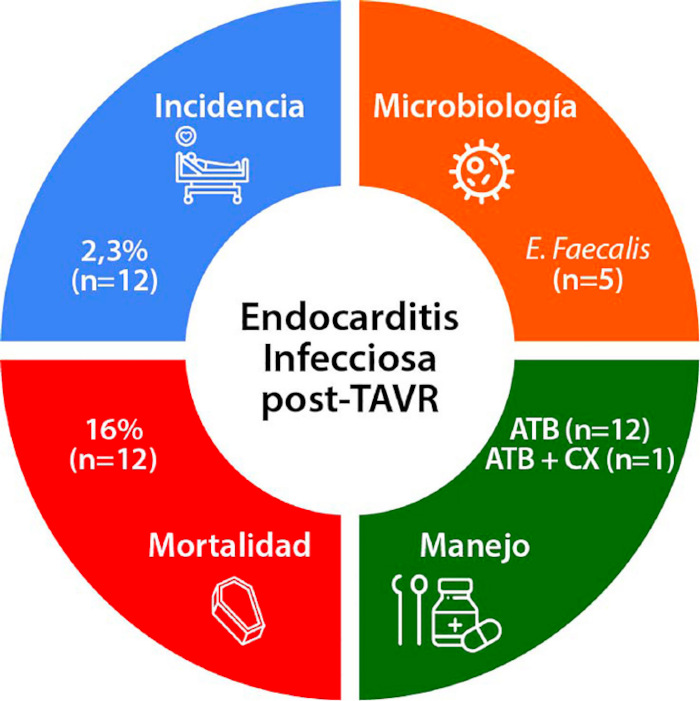
ATB: antibióticos; CX: cirugía; TAVR: reemplazo valvular aórtico por vía transcatéter
En primer lugar, reportamos una incidencia de EI post-TAVR similar a otros estudios internacionales previos, en los cuales se estima entre 0,2 y 2 % anual. (4,7) Sin embargo existe una gran variabilidad en la prevalencia e incidencia de la EI post-TAVR, debido a que la mayoría de los datos provienen de registros observacionales con gran heterogeneidad poblacional. (4,8) Por otro lado, pocos estudios han comparado la incidencia de EI post-TAVR versus la EI post-reemplazo valvular aórtico (RVA) quirúrgico. Hasta el momento, su incidencia pareciera ser similar; ya que solo dos estudios han demostrado una menor incidencia asociada al TAVR. (9,10)
Otro punto para destacar concierne al momento de aparición de EI durante el seguimiento. En nuestra cohorte, cinco pacientes - el 42 % de los casos - presentaron el evento durante el primer año posterior al procedimiento (EI precoz). Son limitados los trabajos que han comparado la incidencia de EI precoz post-TAVR con la post-RVA y aunque el carácter menos invasivo del TAVR debería relacionarse con una menor incidencia de EI precoz, la incidencia también es similar con ambas técnicas. (11-13) Sin embargo, durante los últimos años se ha expandido una corriente global hacia un TAVR "minimalista". Suena lógico creer que esta técnica reduciría la incidencia de EI post-TAVR. No obstante, hasta el momento solo un estudio ha analizado esta hipótesis y, si bien mostró una tendencia hacia una menor incidencia de EI, no se encontraron diferencias estadísticamente significativas, con solo una tendencia hacia una menor proporción de EI precoz. (14,15)
Respecto a los microorganismos más comúnmente responsables de EI post-TAVR, y al igual que en nuestra cohorte, los Enterococcus son los agentes predominantes en la mayoría de las series. (14,16,17) Estos microorganismos tienen una gran afinidad por ambientes cálidos y húmedos, como la región inguinal. (18) En este sentido, la realización del TAVR transfemoral como sitio de acceso vascular de preferencia a nivel global podría asociarse a este aislamiento microbiológico. En nuestra serie, el 92 % de los casos que desarrollaron EI fueron tratados mediante acceso transfemoral.
El manejo terapéutico de los pacientes que desarrollan EI posterior a un TAVR es un desafío. Hasta la fecha, no existen estudios aleatorizados que comparen diferentes esquemas antibióticos o estrategias terapéuticas en pacientes con EI post-TAVR. Por ello, su tratamiento se extrapola de los datos sobre EI sobre válvulas protésicas quirúrgicas. (6) Al tratarse de una forma de EI protésica, el tratamiento debe ser prolongado, por al menos seis semanas. (19) En nuestra cohorte, el total de nuestros pacientes recibió tratamiento antibiótico dirigido durante ese periodo, y un 33 % recibió también tratamiento supresivo posterior. El tratamiento conservador –es decir, solo antibioticoterapia– es la estrategia más comúnmente utilizada en todas las series; (4) ello se explica por el alto riesgo inherente a los pacientes portadores de TAVR en la actualidad. Esto podría modificarse en los próximos años, debido a la expansión de esta técnica en pacientes de riesgo bajo e intermedio. En nuestra cohorte, solo uno de los cinco pacientes con indicación quirúrgica fue finalmente intervenido, con buen resultado postoperatorio.
Existe poca evidencia que compare la intervención quirúrgica con el tratamiento conservador en pacientes con indicación de cirugía. Llamativamente, estos estudios no han demostrado un beneficio claro de la cirugía frente al tratamiento antibiótico dirigido. La cirugía no redujo la mortalidad intrahospitalaria, las readmisiones hospitalarias, ni la mortalidad a un año. (20-22) Creemos que esto puede explicarse, nuevamente, por el alto riesgo quirúrgico (a veces prohibitivo) que presenta este grupo de pacientes. En el registro EXPLANT-TAVR, (23) los pacientes sometidos a explante de válvula transcatéter secundaria a EI presentaron mayores tasas de accidente cerebrovascular a los 30 días y al año, así como hospitalizaciones más prolongadas en unidad de cuidados intensivos, en relación con el subgrupo sometido a cirugía por disfunción valvular protésica. Además, se observó una mayor tasa de mortalidad a tres años, aunque sin significancia estadística debido al tamaño relativamente pequeño de esta cohorte única y al bajo número de eventos. Pese a esta escasa evidencia, hasta el momento, no se han establecido recomendaciones específicas para la cirugía en esta población, y las indicaciones suelen individualizarse según la experiencia de cada centro.
Por último, la EI post-TAVR se asoció a una elevada mortalidad intrahospitalaria en nuestra cohorte. En la literatura, se ha reportado una mortalidad intrahospitalaria entre el 16 % y el 64 %. Una vez más, este amplio rango refleja la heterogeneidad de los datos disponibles sobre este tema. Sin embargo, y a pesar de dicha variabilidad, estas cifras son notoriamente más elevadas que las reportadas para otras formas de EI protésica. (17,23-25)
En conclusión, la EI post-TAVR representa una complicación poco frecuente pero clínicamente relevante, con una elevada morbimortalidad intrahospitalaria. A pesar de los avances en técnicas mínimamente invasivas y en el manejo antibiótico dirigido, persisten importantes desafíos diagnósticos y terapéuticos, en particular ante la falta de evidencia robusta y guías específicas para esta población. La alta prevalencia de Enterococcus como agentes etiológicos, especialmente en procedimientos realizados por vía transfemoral, subraya la necesidad de estrategias preventivas adaptadas. Dada la limitada eficacia de la cirugía en términos de supervivencia y el predominio del tratamiento conservador, resulta esencial individualizar el abordaje clínico y fomentar estudios prospectivos que permitan establecer recomendaciones más claras y basadas en evidencia.
Declaración de conflicto de interés
Los autores declaran no tener conflicto de intereses.
(Véase formularios de conflictos de interés de los autores en la Web).
