CARTAS CIENTÍFICAS
Infarto agudo de miocardio por embolismo coronario en una mujer
joven con prótesis valvular mecánica aórtica y origen anómalo de dos vasos
coronarios: reporte de un caso
Las valvulopatías afectan aproximadamente al 2,5% de los adultos
en países desarrollados. Desde 1960 el reemplazo valvular con prótesis
mecánicas es una de las alternativas terapéuticas para el manejo de la enfermedad
valvular. Su principal complicación es el desarrollo de trombosis o fenómenos
embólicos, con una incidencia anual estimada del 0,3-1,3% y del 0,7-6%,
respectivamente. (1) El riesgo está incrementado en los primeros meses de implante,
según su posición anatómica y su asociación con otros factores de riesgo
tromboembólicos (por ej., fibrilación auricular).
Presentamos un caso de infarto agudo de miocardio con elevación
del segmento ST en una mujer joven con prótesis valvular aórtica que había
suspendido voluntariamente la anticoagulación.
Mujer de 23 años, procedente del Pacífico colombiano, con
antecedente de insuficiencia mitral con implante de prótesis valvular mecánica
a los 8 años, anticoagulada con warfarina hasta hace 2 años, cuando suspendió
el tratamiento médico. Consultó al servicio de urgencias por 8 horas de dolor
torácico opresivo de alta intensidad con irradiación al miembro superior
derecho, sin otros síntomas asociados. Al examen físico se encontraba afebril,
con presión arterial de 121/76 mm Hg, frecuencia cardíaca 82 lpm y frecuencia
respiratoria 19 rpm. La auscultación reveló un soplo holosistólico en el foco
mitral de grado III / VI, y un soplo diastólico en el foco aórtico de grado III
/ VI, sin signos de insuficiencia cardíaca aguda y sin otros hallazgos
relevantes. El electrocardiograma demostró ritmo sinusal con elevación del
segmento ST de V1 a V3 e infradesnivel del segmento ST en cara inferior, con
presencia de ondas Q patológicas en DI y aVL, y signos de crecimiento
ventricular izquierdo. Se realizó coronariografía de urgencia a las 12 horas
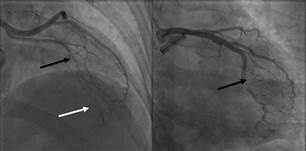
del ingreso, que documentó una oclusión total de aspecto crónico en el segmento
medio-proximal en la arteria descendente anterior (Figura
1) y una lesión trombótica en la primera obtusa marginal de la circunfleja,
con una estenosis del 90% (Figura 2), sin otras lesiones angiográficamente significativas. Se
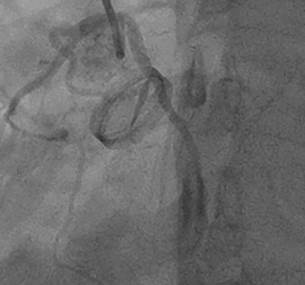
evidenció pérdida de la movilidad de uno de los hemidiscos de la prótesis
valvular mecánica de doble disco, por trombo in situ.
Fig. 1. Izquierda: Oclusión crónica
de la arteria descendente anterior en la unión del segmento proximal y medio
(flecha negra) con circulación colateral hetero y homocoronaria (flecha
blanca). Derecha: Arteria obtusa marginal con defecto de lleno compatible con
trombo que genera suboclusión y flujo TIMI 2 (flecha negra).
Fig. 2. Pérdida de la movilidad de
uno de los hemidiscos de la prótesis mecánica de doble disco por trombo in
situ.
Como hallazgo incidental se demostró origen anómalo de la arteria
coronaria derecha y de una segunda arteria obtusa marginal, de forma independiente
desde el seno coronario izquierdo. Debido al alto riesgo de trombosis
protésica, inicialmente se decidió anticoagular con heparina de bajo peso molecular
y warfarina hasta alcanzar metas del índice internacional normalizado (INR). En
el laboratorio, troponina cardíaca I positiva (6,53 ng/mL para un límite
superior normal de 0,12 ng/mL). El ecocardiograma transesofágico evidenció
acinesia sin adelgazamiento de las paredes anterolateral e inferolateral, con
una fracción de eyección ventricular izquierda de 47% por el método de Simpson;
prótesis aórtica mecánica en adecuada posición con restricción al movimiento
del velo en localización posterior, y presencia de pannus y marcada
turbulencia en el flujo anterógrado, con una velocidad máxima de 3,2 m/s con un
gradiente medio de 22,5 mm Hg e insuficiencia mitral grave secundaria a
perforación del velo anterior.
Con estos hallazgos fue llevada a cambio de prótesis aórtica por
una prótesis mecánica Medtronic n.° 23. Se realizó agrandamiento del anillo
aórtico con parche pericárdico heterólogo con técnica de Manougian, y
reparación de la válvula mitral con cierre del orificio del velo anterior. Se
encontraron en la prótesis mecánica aórtica trombos frescos a nivel de la
bisagra de ambos discos y pannus severo subvalvular. No fue posible realizar la
revascularización de la arteria descendente anterior al no poderse visualizar
su trayecto por presencia de adherencias epicárdicas-pericárdicas de la cirugía
previa, por lo cual se indicó angioplastia coronaria. En la segunda
coronariografía realizada a los 25 días del ingreso, se encontró resolución
completa de la lesión trombótica en la arteria obtusa marginal. Persistía la
oclusión total de la arteria descendente anterior, pero no fue posible realizar
revascularización percutánea al encontrase vaso con pequeño calibre. Se decidió
continuar tratamiento médico, acompañamiento por el servicio de Psicología y
educación; se dio de alta después de 41 días de hospitalización, sin
complicaciones, con un INR de 3,2 y con indicaciones de control médico
estricto.
La cardiopatía isquémica es la principal causa de muerte a nivel
mundial, asociada principalmente a ateroesclerosis. Hasta en un 7% de los casos
no se encuentran lesiones ateroscleróticas significativas. La embolia coronaria
es una causa de infarto no aterosclerótico, y se estima que representa el 3% de
todos los infartos de miocardio. Generalmente afecta la circulación coronaria
izquierda, (1) como en el caso de nuestra paciente.
Las principales causas asociadas son fibrilación auricular,
miocardiopatías, presencia de prótesis valvulares, endocarditis, tumores y
estados protrombóticos. Existen reportes de trombosis coronaria asociada a
infección aguda por SARS-CoV-2 durante la época de pandemia por esta entidad. (2) Antes del
uso de válvulas protésicas la endocarditis constituía la causa principal;
actualmente se considera principalmente a la fibrilación auricular. (1) Actualmente,
el reemplazo valvular protésico es el estándar de oro de manejo de las
valvulopatías graves en pacientes con riesgo quirúrgico bajo o intermedio. Las
válvulas mecánicas cuentan con mayor vida de uso, pero son protrombóticas, por
lo cual requieren anticoagulación indefinida para evitar trombosis valvular y
fenómenos embólicos.
Existen tres tipos de embolia coronaria: de forma directa,
paradójica e iatrogénica. El embolismo coronario directo ocurre al ingresar un
émbolo a la circulación coronaria proveniente del ventrículo izquierdo, la
orejuela de la aurícula izquierda, venas pulmonares, válvula aórtica o mitral. (3)
Las manifestaciones clínicas, electrocardiográficas y
ecocardiográficas del infarto de miocardio por embolia coronaria son
indistinguibles del infarto de origen aterosclerótico; debe sospecharse ante
dolor torácico súbito en pacientes con factores de riesgo protrombóticos. (4)
No existen actualmente guías para el manejo de la embolia
coronaria. Se ha comparado la aspiración de trombo intracoronario vs.
angioplastia sola en pacientes con infarto con elevación del ST, sin demostrar
un beneficio adicional en la mortalidad. Sin embargo, los pacientes con alta
carga trombótica, como los pacientes con embolia coronaria, podrían tener mayor
beneficio con esta medida. (5) Existen reportes de trombolisis sistémica en casos de embolismo
coronario con activador de plasminógeno tisular (t-PA), con éxito en
restauración de flujo coronario. Karakoyun et al (5) trataron con éxito y de forma segura con t-PA en dosis bajas
intravenosas, a tres pacientes con embolia coronaria asociada a válvulas
protésicas. Así mismo, hay reporte de infusión endovenosa de bivalirudina por
48 horas en embolismo coronario de la arteria coronaria derecha distal, con
resolución completa del trombo sin sangrados mayores. (6) Otras terapias incluyen la angioplastia con balón, que ha
demostrado éxito en la restauración del flujo sanguíneo, tanto de forma aislada,
como empleada como terapia complementaria a la aspiración trombótica. (5)
En conclusión, describimos el caso de una mujer joven con prótesis
valvular mecánica aórtica quien suspendió voluntariamente la anticoagulación y
que presentó un infarto agudo de miocardio por embolia coronaria. Esta
condición es potencialmente fatal, por lo que es esencial la adherencia al
tratamiento farmacológico y la educación respecto de la enfermedad en un
paciente con alto riesgo de trombosis. La anticoagulación permanente, el
seguimiento clínico estricto y la educación del paciente, son las medidas más
importantes para prevenir nuevos eventos.
Declaración de conflicto
de intereses:
Los autores declaran que no tienen conflicto de intereses
(Véanse formularios de conflicto de intereses de los autores en la
web/Material suplementario).
Consideraciones éticas
No aplica
Fernando Araque-Villaquirán, Raúl Vallejo-Serna, Mónica Fernandes
Pineda, Álvaro Herrera-Escandón
Departamento de Medicina Interna, Universidad del Valle. Cali,
Colombia.
Institución: Hospital Universitario del Valle, Santiago de Cali -
Colombia.
Autor para separatas: Mónica
Fernandes Pineda Dirección postal: 760032. Correo electrónico: monica.fernandes.pineda@gmail.com
Rev Argent Cardiol 2023;91:235-237. http://dx.doi.org/10.7775/rac.es.v91.i3.20638
BIBLIOGRAFÍA
1. Roudaut, R., Serri, K., & Lafitte,
S. (2007). Thrombosis of prosthetic heart valves: diagnosis and therapeutic
considerations. Heart (British Cardiac Society), 93(1), 137–142. https://doi.org/10.1136/hrt.2005.071183
2. Prizel KR, Hutchins GM, Bulkley BH. Coronary
artery embolism and myocardial infarction. Ann Intern Med. 1978
Feb;88(2):155-61. doi: 10.7326/0003-4819-88-2-155.
3. Chikkabasavaiah N, Rajendran R.
Percutaneous coronary intervention for coronary thrombo embolism during balloon
mitral valvuloplasty in a pregnant woman. Heart Lung Circ 2016;25:e29-31.
4. Lacey MJ, Raza S, Rehman H, Puri R,
Bhatt DL, Kalra A. Coronary Embolism: A Systematic Review. Cardiovasc Revasc
Med. 2020 Mar;21(3):367-374. doi: 10.1016/j.carrev.2019.05.012.
5. Karakoyun S, Gürsoy MO, Kalçık M,
Yesin M, Özkan M. A case series
of prosthetic heart valve thrombosis-derived coronary embolism. Turk Kardiyol
Dern Ars. 2014 Jul;42(5):467-71. doi: 10.5543/tkda.2014.05031.
6. Steinwender C, Hofmann R, Hartenthaler B, Leisch F.
Resolution of a coronary embolus by intravenous application of bivalirudin. Int
J Cardiol. 2009 Mar 6;132(3):e115-6. doi: 10.1016/j.ijcard.2007.08.032.
Asistencia
ventricular extracorpórea en el paro cardiaco intrahospitalario: ¿una realidad
posible en nuestro medio?
La
reanimación cardiopulmonar extracorpórea (RCPE) es la utilización de la
oxigenación por membrana extracorpórea (ECMO) en pacientes en los que las
medidas de reanimación cardiopulmonar convencional (RCPC) no logran un retorno
sostenido de la circulación espontánea luego de un paro cardiorrespiratorio
(PCR). (1)
Los pacientes en los que se implanta una ECMO durante o inmediatamente después
de un PCR tienen un pronóstico especialmente desfavorable. (2)
Pese
a que no hay recomendaciones sistemáticas vigentes de la indicación de ECMO en
el PCR, podría considerarse como una terapia emergente cuando la reanimación
cardiopulmonar convencional falla en casos seleccionados. (3)
Actualmente, no hay reportes de ensayos aleatorizados controlados que comparen
los resultados de RCPE con RCPC en el PCR intrahospitalario. (1) Múltiples estudios de
cohorte han demostrado que dicha terapéutica se asocia con una mayor tasa de
supervivencia hasta el alta y resultados neurológicos favorables. (4) En nuestro conocimiento,
existe limitada información publicada en nuestro medio.
El
objetivo de este estudio fue analizar e informar las características y los
resultados clínicos de una cohorte retrospectiva y consecutiva de pacientes
adultos tratados con RCPE después de un paro cardíaco intrahospitalario (PCRIH)
en un centro de alta complejidad de Argentina.
Se
analizaron pacientes mayores de 18 años que fueron asistidos con ECMO
venoarterial (VA) por PCRIH entre 2014 y 2022. Se incluyeron pacientes con
PCRIH presenciado, de probable causa cardíaca (principalmente con taquicardia
ventricular o fibrilación ventricular como ritmo de inicio, que se extendieron
más de 20 minutos), (1)
aún con una adecuada reanimación cardiopulmonar desde el inicio del mismo. Se
excluyeron aquellos con PCR en cirugía cardíaca. En la Tabla
1
se resumen los criterios de inclusión para RCPE de nuestro centro.
Tabla
1:
Criterios de Inclusión para ECPR
|
Edad < 70 años |
|
RCP intrahospitalaria |
|
Tiempo al inicio de la primera RCP < 5 minutos |
|
Ritmo cardíaco inicial de fibrilación ventricular,
taquicardia ventricular o actividad eléctrica sin pulso |
|
Tiempo estimado de PCR a flujo ECMO < 60 minutos |
|
Retorno de la circulación espontánea intermitente o FV
recurrente |
|
Ausencia de comorbilidades limitantes de vida previamente
conocidas |
ECMO: oxigenación por membrana intracorpórea; FV:
fibrilación ventricular; PCR: paro cardiorrespiratorio; RCP: reanimación
cardiopulmonar
Se
realizó un análisis de la base de datos de asistencia ventricular, que es
completada en forma prospectiva, e incluye entre las variables principales, las
características demográficas, información del tipo de asistencia ventricular,
complicaciones, eventos clínicos de relevancia, y predictores de evolución
clínicos, bioquímicos, y ecocardiográficos. Respecto a los eventos clínicos de
relevancia, se evalúan dos tipos de sobrevida:
–
Sobrevida en ECMO: Evalúa la supervivencia en ECMO, y hasta las 24 horas del
destete de la asistencia ventricular. En este caso, los motivos de desvinculación
de la ECMO son por recuperación de la función cardíaca o porque se realizó un trasplante
cardíaco.
–
Sobrevida al alta: Evalúa la supervivencia al alta hospitalaria, ya sea por
alta sanatorial o derivación a otro centro sanitario (por ej., tercer nivel de
rehabilitación).
Además,
se analizaron las complicaciones neurológicas: muerte cerebral (pérdida
irreversible de la conciencia y de las funciones neurovegetativas, incluida la
capacidad de respirar), y accidente cerebrovascular (foco neurológico agudo, y
cambios isquémicos o hemorrágicos nuevos en la tomografía de cerebro).
Se
incluyeron en el análisis 8 pacientes, representando el 11,9% de los ECMO VA
implantados en ese periodo en el centro. La mediana (rango intercuartílico,
RIC) de edad fue 46 años (30-58); el 66% eran mujeres. Tres pacientes tenían
antecedentes de hipertensión arterial y dislipemia, y uno de diabetes. Ningún
paciente presentó antecedentes de enfermedad pulmonar obstructiva, enfermedad
renal crónica, accidente cerebrovascular (ACV), enfermedad vascular periférica,
fibrilación auricular o anemia.
Tres
pacientes presentaron de base un síndrome coronario agudo, dos tormenta
eléctrica, y las causas restantes fueron miocardiopatía periparto, miocarditis
y miocardiopatía restrictiva no filiada.
La
canulación fue periférica en el 87,5% de los casos (7 pacientes). El mismo
número requirió la utilización de balón de contrapulsación intraaórtico y en
dos casos se requirió descompresión quirúrgica del ventrículo izquierdo,
mediante venting de la vena pulmonar. El 100% de las ECMO se implantaron
como estrategia de puente a la recuperación.
La
mediana de duración de la asistencia circulatoria fue de 5 días (RIC 2-8). Se
pudo extraer la ECMO VA de forma exitosa en 5 pacientes.
La
tasa de supervivencia en ECMO VA fue del 62,5% (n = 5), y al alta del 37,5% (n
= 3). La causa de muerte fue no cardiovascular en 4 de los 5 fallecidos.
Las
complicaciones reportadas incluyen: hemorragia mayor (66%), insuficiencia renal
aguda no dialítica (66%), infección (33%), convulsiones (11%) y complicaciones
tromboembólicas (33%). No se reportó ninguna muerte cerebral, y 1 paciente tuvo
un accidente cerebrovascular isquémico.
La
mediana de seguimiento luego del alta fue de 14 meses (RIC 7-30). De los 3
pacientes que sobrevivieron, uno se encuentra en lista de trasplante cardíaco
electivo y dos en seguimiento con función biventricular conservada.
La
RCPE se utiliza cada vez más en todo el mundo como técnica de rescate en
pacientes con PCR refractario. Aunque faltan ensayos controlados aleatorios que
demuestren la eficacia en este escenario, los estudios observacionales han
informado entre 20% y 40% de sobrevida. (5)
Actualmente
no disponemos de datos suficientes para identificar a aquellos que pueden
beneficiarse con RCPE. Se recomienda internacionalmente formular en cada centro
criterios de inclusión acordados para guiar a los médicos sobre cómo equilibrar
el uso inteligente de los recursos entre los pacientes que se cree que tienen
una mejor probabilidad de sobrevida después de un PCR. (2)
En nuestro centro a partir de la formación del equipo multidisciplinario “ECMO team”
se estandarizaron los criterios de inclusión (Tabla
1),
teniendo en cuenta que la toma de decisiones para RCPE a menudo es crítica en cuanto
al tiempo e influyen factores externos como horario y día de la semana. Para
ello es fundamental presentar una adecuada logística, con personal capacitado
para la canulación las 24 horas del día, los 7 días de la semana (ya que se
recomienda que la ECMO esté funcionando a los 60 minutos del inicio del PCR),
para el armado y purgado del equipo rápidamente en la emergencia, y personal de
salud que pueda detectar dentro de los 10 minutos del PCR los posibles
candidatos a RCPE.
Los
protocolos y algoritmos se esfuerzan por identificar rápidamente los casos con
mayor probabilidad de sobrevivir con un resultado neurológico favorable, como
aquellos pacientes con PCR presenciado y en quienes se inició rápidamente una
RCP de alta calidad, además de los paros cardíacos con una patología
presuntamente reversible, como las obstrucciones coronarias agudas. (2) Otros factores que
también pueden influir para indicar la RCPE suelen ser la edad, la causa del
PCR, el tiempo, las comorbilidades y el ritmo cardíaco al inicio del PCR. (3) Recientemente se publicó
el puntaje de riesgo de predicción de sobrevida llamado RESCUE-IHCA, derivado
de 1075 pacientes. El 28% sobrevivió al alta, y se identificaron 6 variables
que se asociaron con la muerte hospitalaria: edad, hora del día, ritmo inicial,
antecedentes de insuficiencia renal, tipo de paciente (cardíaco vs no cardíaco
y médico vs quirúrgico) y duración del paro cardíaco. (5)
La mayor probabilidad de éxito suele darse en el paciente joven (en algunos
grupos de trabajo se considera hasta 50 años para realizar RCPE), con pocas
comorbilidades, con un PCR presenciado, preferentemente durante el día (cuando
es más sencilla la logística, y hay mayor accesibilidad al personal
capacitado), con maniobras de RCP adecuadas y de manera inmediata (preferentemente
en unidades de cuidados críticos), y causa cardíaca, con un ritmo inicial
desfibrilable.
Nuestros
resultados son comparables a los reportados por el registro internacional
multicéntrico de la ELSO (Extracorporeal Life Support Organization), en
el que la sobrevida en ECMO fue de 41% y al alta sanatorial de 30% a nivel
internacional, (6)
y a los resultados del estudio RESCUE-IHCA. (5)
La
ECMO VA como tratamiento del PCRIH en nuestro centro presentó una sobrevida
aceptable al alta hospitalaria. La ECMO VA puede ser un tratamiento efectivo en
pacientes altamente seleccionados cuando las terapias convencionales fallan,
siendo útil y aplicable en un país de bajos y medianos ingresos con acceso
limitado a los dispositivos de asistencia circulatoria. Probablemente estos
resultados no puedan ser extrapolados a otros centros de la región, ya que
nuestra institución es un centro monovalente de alta complejidad
cardiovascular, referente en ECMO VA, con un programa de asistencia
desarrollado, más de 7 años de experiencia, y actualmente con más de 15
implantes por año. Si bien el número de pacientes incluidos en esta serie es
reducido, no deja de ser novedoso, ya que sería la primera experiencia
publicada que analiza los resultados de la ECMO VA en PCRIH refractario en
nuestro país.
Declaración de conflicto de intereses
Los
autores declaran que no tienen conflicto de intereses
(Véanse
formularios de conflicto de intereses de los autores en la web/Material
suplementario).
Consideraciones éticas
El
estudio fue conducido según las normas de investigación
(Declaración
de Helsinki) y ha sido aprobado por el Comité de Ética institucional.
Lucrecia
María Burgos1, Ana
Spaccavento, Leonardo Seoane1, Juan
Francisco Furmento1, Mariano
Vrancic1, Mirta
Diez1,
1 Instituto
Cardiovascular de Buenos Aires. Ciudad de Buenos Aires. Argentina.
E-mail: insuficienciacardiaca@icba.com.ar
Rev Argent Cardiol 2023;91:237-239. http://dx.doi.org/10.7775/rac.es.v91.i3.20643
BIBLIOGRAFÍA
1. Jacobs I, Nadkarni V, Bahr J, Berg RA, Billi JE,
Bossaert L, et al; International Liaison Committee on Resuscitation; American
Heart Association; European Resuscitation Council; Australian Resuscitation
Council; New Zealand Resuscitation Council; Heart and Stroke Foundation of
Canada; InterAmerican Heart Foundation; Resuscitation Councils of Southern
Africa; ILCOR Task Force on Cardiac Arrest and Cardiopulmonary Resuscitation
Outcomes: Cardiac arrest and cardiopulmonary resuscitation outcome reports:
Update and simplification of the Utstein templates for resuscitation
registries: A statement for healthcare professionals from a task force of the
International Liaison Committee on Resuscitation (American Heart Association,
European Resuscitation Council, Australian Resuscitation Council, New Zealand
Resuscitation Council, Heart and Stroke Foundation of Canada, InterAmerican
Heart Foundation, Resuscitation Councils of Southern Africa). Circulation
2004;110:3385-97. http://doi.org/10.1016/j.resuscitation.2004.09.008
2. Keebler ME, Haddad EV, Choi CW, McGrane S,
Zalawadiya S, Schlendorf KH, et al. Venoarterial Extracorporeal Membrane Oxygenation
in Cardiogenic Shock. JACC Heart Fail 2018;6:503-16. http://doi.org/10.1016/j.jchf.2017.11.017
3.
Richardson ASC, Tonna JE, Nanjayya V, Nixon P, Abrams DC, Raman L, et al.
Extracorporeal Cardiopulmonary Resuscitation in Adults. Interim Guideline Consensus Statement From the
Extracorporeal Life Support Organization. ASAIO J 2021;67:221-8. http://doi.org/10.1097/MAT.0000000000001344
4. Klee TE, Kern KB. A review of ECMO for cardiac
arrest. Resusc Plus 2021;5:100083.
5. Tonna JE, Selzman CH, Girotra S, Presson AP,
Thiagarajan RR, Becker LB, et al; American Heart Association Get With the Guidelines–Resuscitation
Investigators. Resuscitation Using ECPR During In-Hospital Cardiac Arrest
(RESCUE-IHCA) Mortality Prediction Score and External Validation. JACC
Cardiovasc Interv 2022;15:237- 47. http://doi.org/10.1016/j.jcin.2021.09.032
6. Registro ELSO. Extracorporeal Life Support
Organization. Revisado 17/2/2022. Extracorporeal Life Support Registry Report.
Available online: https://www.elso.org/Registry/Statistics/InternationalSummary.aspx.
Accidente
cerebrovascular posterior embólico secundario a trombosis arterial subclavia
El
accidente cerebrovascular (ACV) posterior acompañado de isquemia arterial de miembro
superior es una asociación infrecuente como forma de presentación clínica. Sus
causas pueden ser embolia, disección aortica, trauma vascular, el síndrome de
opérculo torácico, trastornos de la coagulación y, menos común, la trombosis
arterial subclavia.
Se
presenta un varón de 59 años, extabaquista (40 pack/year), hipertenso y
dislipidémico, que presentó un trastorno de la marcha de 2 semanas de evolución
y relató un registro de hipotensión arterial en el miembro superior izquierdo.
En consulta con su médico laboral se constató afasia de expresión, hemianopsia
temporal derecha e inestabilidad de la marcha, y se decidió su internación. En
el electrocardiograma se constató ritmo sinusal; en el ecocardiograma, función
sistólica ventricular izquierda conservada, sin shunt intracavitario ni
trombos intraluminales. En el eco Doppler de vasos de cuello: ateromas
subintimales carotídeos sin hallazgos hemodinámicamente significativos, con
flujo de muy baja velocidad en la arteria vertebral izquierda. La tomografía
axial computada (TAC) de cerebro reveló áreas hipodensas en la sustancia blanca
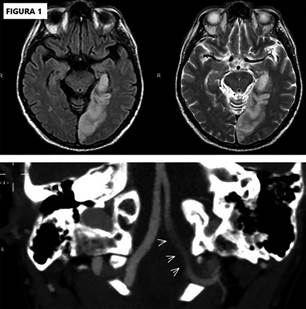
bifrontoparietales. La angioresonancia magnética nuclear de cerebro evidenció
una lesión isquémica aguda temporo-occipital izquierda en territorio de la
arteria cerebral posterior izquierda, con ausencia de flujo en el segmento
intracraneal de la arterial vertebral. (Figura
1)
RMN: resonancia magnética nuclear
Fig.
1.
RMN de cerebro con angiorresonancia: lesión isquémica aguda temporo-occipital izquierda
con ausencia de flujo en el segmento intracraneal de la arteria vertebral
Al
segundo día el paciente refirió parestesias en el miembro superior izquierdo,
se detectó disminución de la temperatura con ausencia de pulsos humeral, radial
y cubital.
El
eco Doppler arterial del miembro superior izquierdo mostró flujo monofásico de
muy baja velocidad y resistencia en las arterias humeral, radial y cubital, con
trombosis arterial subclavia. Se descartó disección aortica y síndrome de opérculo
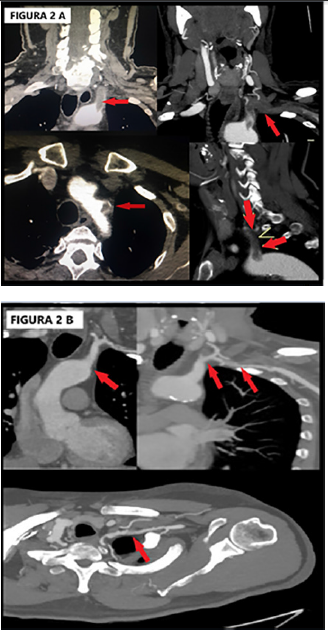
torácico por angiotomografía de vasos de cuello y cayado aórtico, que mostró
trombosis completa arterial subclavia izquierda desde su origen, con parte del
trombo intraaórtico, y alteración de la tinción de la arteria vertebral
homolateral en segmento intraóseo e intracraneal (Figura
2A).
En la TAC de tórax, abdomen y pelvis: enfisema pulmonar bilateral. En el
laboratorio: plaquetas 373.000 mil/mm3, dímero D y
anticuerpos antifosfolípidos IgG e IgM normal, Inhibidor Lúpico negativo, homocisteína
normal, anticuerpos anti Beta 2 Glicoproteína IgG e IgM negativo. Proteína C:
108%, Proteína S libre: 66%. En el electrocardiograma Holter de 24hs: ritmo sinusal
predominante, sin extrasístoles ventriculares ni supraventriculares. Al 4to día la
resonancia magnética nuclear (RMN) de cerebro de control no evidenció
trasformación hemorrágica de la lesión temporo-occipital.
Fig.
2.
A. Angiotomografía de vasos de cuello y cayado aórtico: trombosis completa
arterial subclavia izquierda desde su origen, con parte del trombo
intraaórtico. B. Angiotomografía de control a los 3 años: recanalización
parcial de la trombosis subclavia, con desaparición total del trombo
intraaórtico en el ostium subclavio
Por
la trombosis completa arterial subclavia izquierda con extensión intraaórtica
asociada a accidente cerebrovascular posterior isquémico, se descartó el
tratamiento endovascular o quirúrgico por el alto riesgo de complicaciones
embolicas sistémicas y se decidió anticoagulación con heparina sódica por bomba
de infusión continua, bajo estricto control neurológico y posterior rotación a
acenocumarol vía oral. Al día 10 se fue de alta sin complicaciones
neurológicas, ni isquémicas en el miembro superior. Al año se suspendió la
anticoagulación debido a hematuria y hematemesis reiteradas, y continuó con
clopidogrel y cilostazol vía oral. El último control a los 3 años por
angiotomografía evidenció recanalización parcial de la trombosis subclavia, con
desaparición total del trombo intraaórtico en el ostium subclavio. (Figura
2B)
El
paciente se encuentra asintomático, con recuperación de pulso humeral; se
repitieron estudios de trombofilia que fueron negativos.
El
20-25% de los ACV ocurren en el sistema de circulación posterior (arteria cerebral
posterior, basilar y vertebral) y pueden comprometer el tronco encefálico,
cerebelo, tálamo y/o la región temporo-occipital. Caplan et. al describieron la
embolia como el mecanismo más frecuente de ACV posterior (40-54%),
principalmente de origen cardíaco (24% de los casos), mientras que la embolia
arterio-arterial solo se informó en el 14%. (1)
Otros mecanismos son las lesiones ateroscleróticas de las grandes arterias,
oclusión de vasos pequeños, y causas raras como trastornos de la coagulación o
ateroembolia carotídea asociada al origen fetal de la arteria cerebral
posterior. Debido a la amplia área cerebral irrigada por el sistema arterial
vertebro-basilar, los accidentes isquémicos en este territorio dan variados
signos y síntomas. Los signos más frecuentes son ataxia de la marcha, debilidad
unilateral de una extremidad, disartria, nistagmo y defectos en el campo
visual, mientras que los síntomas referidos suelen ser vértigo, mareos, náuseas
y vómitos, dolor de cabeza y alteración de la conciencia.
La
trombosis de la arteria subclavia ocurre debido a daño en la íntima de la pared
del vaso; la aterosclerosis es la etiología más frecuente, y se localiza más en
las áreas carótido-subclavia derecha y subclavio-vertebral izquierda, por lo
que estas regiones suelen estar involucradas en la trombosis oclusiva. Los
factores de riesgo para aterosclerosis subclavia son la hipertensión arterial,
el tabaquismo, la diabetes, la obesidad y la dislipidemia. (2)
La trombosis de la arteria subclavia se presenta en menos del 1% de la
población y en general es asintomática, por lo que es una patología subdiagnosticada.
La trombosis subclavia izquierda es cuatro veces más común que la derecha. (2)
La
aparición de síntomas isquémicos por disminución del flujo arterial debido a la
trombosis arterial subclavia está condicionada a la presencia o no de
circulación colateral, y las manifestaciones clínicas más frecuentes incluyen
la claudicación intermitente y parestesias en el miembro superior. Las
complicaciones de la trombosis arterial subclavia son la gangrena isquémica del
miembro superior, principalmente digital, la isquemia arterial aguda del
miembro y rara vez el ACV isquémico posterior. La patogenia de estos infartos
en territorio vertebro-basilar se debería a una embolia arterio-arterial o a la
propagación “retrograda” a la arteria vertebral a partir de una trombosis
arterial subclavia homolateral. (3,4)
Otras
causas descriptas de trombosis arterial subclavia asociadas a ACV posterior son
los estados de hipercoagulabilidad (déficit de Proteína S, trombocitemia
esencial, etc.), la disección aórtica, el trauma arterial, la embolia cardiaca
y el síndrome de opérculo torácico con compromiso arterial (SOT arterial), que
se caracteriza por una enfermedad de la arteria subclavia debida a compresión
por anomalías óseas como una costilla cervical, con lesión de la íntima con o
sin dilatación post-estenótica y formación de trombos propensos a embolización
distal, que genera complicaciones graves como la isquemia arterial de la
extremidad superior y más infrecuentemente un ACV posterior isquémico. (3-6)
Castillo
Costa y col. reportaron un caso de ACV posterior con isquemia de miembro
superior por trombosis de la aorta estructuralmente sana con embolia sistémica.
(7)
La
angiotomografía del cayado de la aorta y el miembro superior comprometido
permite confirmar el diagnóstico de trombosis arterial subclavia como posible
fuente embolígena en pacientes con ACV posterior, así como identificar algunas
de sus causas (aterosclerótica, SOT arterial, disección, traumática, etc.)
El
tratamiento de la trombosis arterial subclavia en pacientes complicados con un
ACV posterior dependerá del grado de isquemia del miembro superior y de la patología
vascular que la originó. En líneas generales, las intervenciones terapéuticas
endovasculares o quirúrgicas (embolectomía o el tratamiento descompresivo con
revascularización en el SOT arterial) solo están indicadas en pacientes que
presentan su miembro superior amenazado, debido al riesgo de embolización sistémica
que existe durante la intervención. (3-4)
El tratamiento anticoagulante mediante infusión endovenosa inicial de heparina
sódica y posterior anticoagulación oral es una terapéutica efectiva descripta
para pacientes con trombosis arterial subclavia y ACV posterior que cursa con
una isquemia del miembro superior compensada para evitar la progresión de la
trombosis arterial y su cuadro clínico. (2,5,6)
En
resumen, el ACV isquémico posterior es una complicación infrecuente de la
trombosis arterial subclavia, que debe sospecharse en pacientes con infartos
del territorio vertebro-basilar y ausencia de pulso arterial en el miembro
superior homolateral. Su diagnóstico puede confirmarse por angiotomografía.
Declaración de conflicto de intereses
Los
autores declaran que no tienen conflicto de intereses
(Véanse
formularios de conflicto de intereses de los autores en la web/Material
suplementario).
Consideraciones éticas
No
aplica
Robertino
Bevacqua1, Pablo
Cassaglia2, Jorge
Leandro Fuentes3, Ramiro
Malagrini2, Alicia
Victoria Chavarri4, Mariano
Norese1
1
Servicio
de Cirugía Vascular. Clínica Bazterrica
2
Servicio
de Diagnóstico por imágenes, Diagnóstico Maipú DASA.
3
Servicio
de Clínica Médica. Clínica Bazterrica
4
Servicio
de Hematología. Clínica Bazterrica
Institución:
Clínica Bazterrica - C.A.B.A
Dirección
para separatas: e-mail: marianonorese@hotmail.com
Rev Argent Cardiol 2023;91:239-241. http://dx.doi.org/10.7775/rac.es.v91.i3.20637
BIBLIOGRAFIA
1. Caplan L, Chung CS, Wityk R, Glass T, Tapia J,
Pazdera L, et al. New England medical center posterior circulation stroke
registry: I. Methods, data base, distribution of brain lesions, stroke
mechanisms, and outcomes. J Clin Neurol 2005;1:14-30. https://doi.org/10.3988/jcn.2005.1.1.14
2. Hassan SA, Akhtar A, Falah NU, Khan M, Zahra U. A
Case of Subclavian Artery Thrombosis. Cureus 2020;12:e6842. https://doi.org/10.7759/cureus.6842
3. Vemuri C, McLaughlin LN, Abuirqeba AA, Thompson RW.
Clinical presentation and management of arterial thoracic outlet syndrome. J
Vasc Surg 2017;65:1429-9. https://doi.org/10.1016/j.jvs.2016.11.039
4. Baek JH, Shin DH, Kang CK, Lee YB. Distal
subclavian artery occlusion causing multiple cerebral infarcts consequence of
retrograde flow of a thrombus? J Cerebrovasc Endovasc Neurosurg 2013; 15:221-4.
https://doi.org/10.7461/jcen.2013.15.3.221
5. Kumar KR, Kiley M. Essential thrombocythaemia
presenting with subclavian artery thrombosis and multiple embolic events. BMJ
Case Rep. 2009;2009:bcr11.2008.1240. https://doi.org/10.1136/bcr.11.2008.1240
6. Chavali S, Shukla U, Chauta S. Traumatic subclavian
arterial thrombosis presenting with cerebral infarct--a case report. Heart,
Lung & Circulation. 2014;23:e202-6. https://doi.org/10.1016/j.hlc.2014.04.254
7.
Castillo Costa Y, Delfino F, Mauro V, Barsotti A, Saltos F, Barrero C.
Trombosis de aorta estructuralmente sana con embolia sistémica. Rev Argent Cardiol 2016;86:446-7. http://dx.doi.org/10.7775/rac.es.v86. i6.14074
Endocarditis
infecciosa de implante valvular pulmonar. Resolución quirúrgica con homoinjerto
Se
presenta a una paciente de 20 años que consulta por un síndrome febril de 7
días de evolución, con astenia y adinamia. Como antecedente relevante la
paciente presenta al nacimiento estenosis valvular pulmonar y displasia de la
válvula aortica como parte de la sospecha clínica de síndrome de Noonan. A lo
largo de su crecimiento la paciente debió ser sometida a varias intervenciones
quirúrgicas; al año de vida se le realizó ampliación del tracto de salida de la
arteria pulmonar y plástica de válvula aortica; a los trece años necesitó un
reemplazo de la válvula aortica por prótesis mecánica bidisco tipo ATS número
18, con ampliación del anillo y reemplazo de la válvula pulmonar por prótesis
biológica tipo Freestyle numero 19; y a los 17 años, dado el aumento marcado de
los gradientes a través del injerto pulmonar, se colocó una válvula vía
percutánea tipo Melody número 20. Cabe aclarar que a pesar de las múltiples
intervenciones la paciente se desarrolló física, social e intelectualmente en
forma normal.
Dados
los antecedentes cardiológicos relevantes se decidió la internación de la
paciente para clarificar y lograr identificar el foco que originaba la fiebre.
Como datos positivos se identificó en hemocultivos seriados al bacilo gran
negativo Cardiobacterium del grupo HACEK; el eco Doppler color transesofágico
evidenció un aumento marcado de los gradientes de la válvula pulmonar tipo
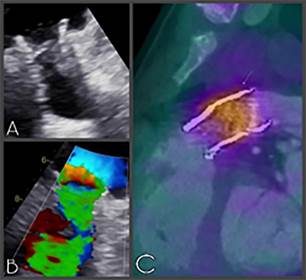
Melody, con estructuras móviles compatibles con vegetaciones (Figura
1, A y B) y en el estudio de tomografía por emisión de
positrones (PET/ TC) se vio un claro aumento de la captación de la región
valvular pulmonar (Figura 1, C).
Fig.
1.
estudios preoperatorios. A, B: Ecocardiograma de válvula pulmonar. C: PET/TC
con captación protésica.
Con
el diagnóstico clínico y por estudios complementarios se interpretó el cuadro
febril como una endocarditis de la endoprótesis pulmonar, motivo por el cual se
realizó una nueva cirugía para reemplazar la prótesis claramente infectada y el
tracto de salida de la arteria pulmonar con un homoinjerto número 21. Se
observo indemnidad de la válvula protésica aórtica, por lo que no se requirió
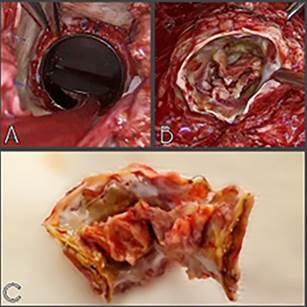
reemplazo de esta (Figura 2, A, B y C).
Fig.
2.
imágenes intraoperatorias A: válvula aórtica indemne. B/C: prótesis en posición
pulmonar con claros signos de endocarditis.
La
evolución del postoperatorio fue satisfactoria y la antibioticoterapia incluyó,
dada la sensibilidad del germen Cardiobacterium, ceftriaxona y gentamicina. Al
año del seguimiento la paciente realiza una vida normal, hemodinámicamente
estable y libre de infección cardiaca con un normal funcionamiento del
homoinjerto colocado en posición pulmonar.
El
riesgo de endocarditis infecciosa (EI) tras el implante de una válvula
percutánea (Melody) en posición pulmonar (IVMP) es significativo, al menos
durante los primeros 3 años después del implante. Sin embargo, la incidencia
reportada varía considerablemente entre los diferentes estudios.
En
un metaanálisis que incluyo a 851 pacientes la incidencia acumulada de EI sobre
IVMP osciló entre el 3,2% y el 25%, con una tasa de incidencia anualizada que
osciló entre 1,3 y 9,1% paciente-año. La mediana (rango intercuartílico) del
tiempo desde la EI del IVMP hasta el inicio de la EI fue de 18 meses (9-30,4),
con un rango entre 1 y 72 meses. La incidencia de EI ocurrió en el 32% de los
casos en el primer año, 27% en el segundo año, 18% luego en el tercer año y 23%
más allá de los 3 años del IVPM. (1)
En
un estudio realizado por McElhinney y col. en 309 pacientes con un seguimiento
cercano a 5 años, encontraron por análisis multivariado como predictores de EI
la edad menor a 12 años en el momento del IVMP (OR 2,8; IC 95% 1,3-5,7; p =
0,006) y un gradiente máximo inmediatamente posterior al implante mayor que 15
mm Hg (OR 2,6; IC 95% 1,3–5,2; p = 0,008). (2)
El
diagnóstico de este tipo de EI es un desafío, especialmente en términos de
documentación del proceso infeccioso de la prótesis valvular. Los criterios
clásicos de Duke modificados, que se basan en signos ecocardiográficos,
muestran que el diagnóstico de EI luego de IVMP no es tan sencillo. Es bien
sabido que la ecocardiografía, especialmente ecocardiografía transtorácica
(ETT), sólo ofrece una modesta sensibilidad (30%) para la detección de vegetaciones
en la válvula pulmonar, probablemente debido a la posición anterior del tracto
de salida del ventrículo derecho y los artefactos de la válvula protésica (stent,
degeneración valvular, calcificación del conducto, etc.). En cuanto a la ecocardiografía
transesofágica (ETE), a diferencia de la alta sensibilidad de detección de EI
de las válvulas aórtica y mitral, no siempre tiene valor agregado respecto de
los resultados del ETT en la EI de válvula pulmonar protésica. En el caso
reportado creemos que el estudio PET/CT pudo identificar el proceso infeccioso
en la prótesis pulmonar y descarto la afección de la válvula aortica, dato
sumamente importante al programar la táctica quirúrgica.
La
18F-FDG PET/CT combina una técnica con gran sensibilidad para detectar
actividad inflamatoria-infecciosa y gran resolución anatómica para valorar las
lesiones estructurales asociadas a la endocarditis. Con una sensibilidad
diagnóstica entre 91-97%, la PET/CT se ha convertido en una herramienta de
diagnóstico útil en la sospecha de endocarditis infecciosa de pacientes con
válvulas protésicas y/o dispositivos, convirtiéndose en un criterio mayor en el
algoritmo diagnóstico de las guías actuales. (3)
Los
hallazgos clínicos más comunes encontrados en la EI del IVMP fueron
hemocultivos positivos (93%), fiebre (89%) y aumento progresivo del gradiente
transvalvular pulmonar (79%); en cuanto a la detección de vegetaciones por ETT
se dio solo en el 34% de los casos. Estos datos reportados por la bibliografía
fueron los que presentó nuestra paciente, siendo el ETT muy débil para definir
el origen del cuadro infeccioso.
En
el metaanálisis citado, de 69 pacientes que desarrollaron EI después del IVMP,
6 (8,7%) fallecieron y 35 (52%) se sometieron a una reintervención quirúrgica
y/o transcatéter. (1)
Los
gérmenes más comunes que se han detectado en los hemocultivos de los pacientes
con EI post IVMP son: Estafilococo 42 %, Estreptococo 30,4%, Corynebacterium
5,8%, grupo HACEK 4,3%, Haemophilus 2,9%; y se han detectado hemocultivos
negativos en poco más del 7% de los pacientes. (1,
4) Dentro del grupo HACEK se encuentra el
Cardiobacterium hominis (germen responsable de nuestro caso), que tiene como
hábitat natural la orofaringe y produce EI en forma subaguda.
La
vía de entrada microbiana está relacionada en la mayoría de los casos a
procesos bucodentales. Sin embargo, hay reportes en pacientes con antecedentes
de gastroenteritis, cistitis, neumonía, procesos dérmicos y ungueales, como así
también en tatuajes de piel. (5)
La
incidencia de EI después de la implantación de una válvula percutánea en
posición pulmonar es muy variable según reportado en los estudios, y se
presenta principalmente durante los primeros 3 años después del procedimiento,
y mayormente en presencia de gradientes aumentados transpulmonares. Los
antecedentes cardiológicos deben hacer pensar en la EI ante un cuadro febril de
origen desconocido. Los estudios multi imágenes, incluida la PET/TC, han sido
de suma utilidad para identificar el foco de infección secundario a EI por
Cardiobacterium en nuestra paciente. Creemos que la resolución satisfactoria
del caso se debe a la interacción de los integrantes del servicio de cardiología
y cirugía en patologías congénitas del adulto dada la complejidad en la toma de
decisiones y las intervenciones quirúrgicas previas. El homoinjerto nos ha
permitido resolver una situación quirúrgica compleja.
Declaración de conflicto de intereses
Los
autores declaran que no tienen conflicto de intereses
(Véanse
formularios de conflicto de intereses de los autores en la web/Material
suplementario).
Consideraciones éticas
No
aplica
Guillermo
Gutiérrez, Manuel Clusa, Mariana López Daneri, Sergio BarattaMTSAC, Eduardo Martino, Jorge
BilbaoMTSAC,
Guillermo VaccarinoMTSAC,
Hospital Universitario Austral
Rev Argent Cardiol 2023;91:241-243 http://dx.doi.org/10.7775/rac.es.v91.i3.20639
BIBLIOGRAFÍA
1. Abdelghani M, Nassif M, Blom N, Van Mourik M,
Straver B, Koolbergen D, et al. Infective Endocarditis After Melody Valve
Implantation in the Pulmonary Position: A Systematic Review. J Am Heart Assoc.
2018;7:e008163. https://doi.org/10.1161/JAHA.117.008163
2. McElhinney DB, Sondergaard L, Armstrong AK,
Bergersen L, Padera R, Balzer DT et al. Endocarditis After Transcatheter Pulmonary
Valve Replacement. J Am Coll Cardiol 2018;72:2717–28. https://doi.org/10.1016/j.jacc.2018.09.039
3. Swart L, Gomes A, Scholtens A, Sinha B, Tanis W,
Marnix Lam M, et al. Improving the Diagnostic Performance of 18F-FDG PET/CT in
Prosthetic Heart Valve Endocarditis. Circulation, 2018;138:1412-17. https://doi.org/10.1161/CIRCULATIONAHA.118.035032
4. Avellana P, Garcia Aurelio M, Swieszkowski S,
Nacinovich F, Kazelian L, Spennato M, et al. REPRESENTACIÓN DE
LOS INVESTIGADORES DEL ESTUDIO EIRA-3. Endocarditis infecciosa en la República
Argentina. Resultados del estudio EIRA 3. Rev Argent Cardiol 2018;86:20-8. http://dx.doi.org/10.7775/rac.es.v86.i1.10935.
5. Malani A, Aronoff D, Bradley S, Kauffman A.
Cardiobacterium hominis endocarditis: Two cases and a review of the literature.
European journal of clinical microbiology & infectious diseases: official
publication of the European Society of Clinical Microbiology 2006;25:587-95 http://dx.doi.org/10.1007/s10096-006-0189-9.
![]() https://creativecommons.org/licenses/by-nc-sa/4.0/
https://creativecommons.org/licenses/by-nc-sa/4.0/
©Revista
Argentina de Cardiología